A prevalência estimada da artrite reumatoide (AR) é em torno de 0.5-1% da população global e esses pacientes apresentam um aumento de 50% no risco de desenvolver doenças cardiovasculares.
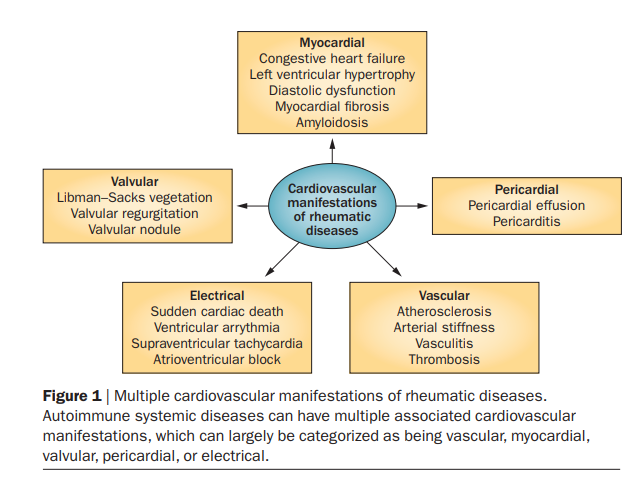
Os pacientes portadores de AR têm uma incidência aumentada de doenças valvares quando comparados com a população geral. Disfunção valvar pode ser observada em até 30% dos casos, contudo costumam ser discretas e silenciosas, sem muito significado clínico. Dentre elas, a regurgitação valvar é a disfunção mais comum (80%).
Endocardite de Libman-Sacks, pericardite/derrame pericárdico e aterogênese acelerada também podem ser complicações cardíacas da AR.
Ainda, a toxicidade gerada por algumas medicação, que são utilizadas durante longos períodos para evitar progressão da doença, também aumenta a morbimortalidade de pacientes com AR.
Muitos desses pacientes fazem uso, de forma prolongada, de cloroquina/hidroxicloroquina que, apesar de seguras, se relacionam com toxicidade cardíaca e arritmias.
Portanto, temos neste cenário uma via dupla de dano cardiovascular: (1) estado inflamatório da doença gerando disfunções endotelial, microvascular e miocárdica; e (2) toxicidade pelos agentes terapêuticos.
Quanto à cloroquina/hidroxicloroquina, os efeitos adversos relacionados ao uso prolongado, apesar de terem uma incidência não totalmente conhecida, podem envolver distúrbios do sistema de condução (mais frequentemente!) até um quadro de cardiomiopatia irreversível.
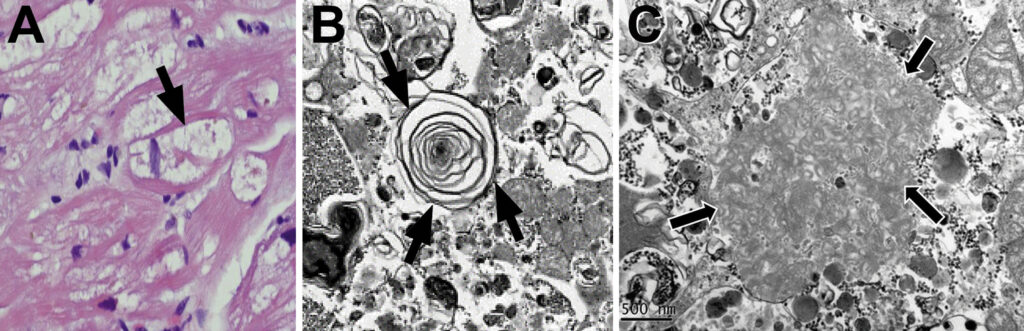
A cardiomiopatia induzida pelo uso desses agentes envolve disfunção direta dos lisossomos em razão da inibição de enzimas lisossomais e redução da capacidade de autofagia e da degradação intracelular de debris, levando ao acúmulo patológico de produtos metabólicos (como fosfolipídeos e glicogêneo) no tecido cardíaco.
À histologia, notam-se inclusões granulovacuolares, com uma estrutura lamelar (B) ou curvilinear (C), intracitoplasmáticas (não me perguntem sobre isso, por favor! rsrsrs).
Essas alterações resultam em disfunção progressiva do sistema de condução, padrão restritivo de cardiomiopatia e redução da função sistólica ventricular.
Aproximadamente 45% dos pacientes podem ter um curso reversível de doença caso o diagnóstico seja precoce e seja realizada a descontinuição da medicação.
Vamos então de caso clínico para exemplificar tudo isso…

Mulher caucasiano, 59 anos, com queixa de dispneia aos pequenos esforços há 3 meses. Tinha o diagnóstico de AR realizado aos 36 anos de idade, além de ter histórico de neoplasia de mama tratada apenas cirurgicamente, e função renal levemente diminuída.
No momento, estava em uso de hidroxicloroquina, metotrexate, adalimumab, abatacept e lansoprazol. A dose da hidroxicloroquina era de 600 mg/dia nos últimos 23 anos.
Ao exame, presença de turgência jugular patológica, sopro de regurgitação aórtica e outro sopro sistólico em região de ponta, e congestão pulmonar (estertores bibasais).
O ECG mostrava ritmo sinusal, com intervalo PR prolongado, desvio do eixo para esquerda e atraso na condução intraventricular, além de critérios para sobrecarga ventricular esquerda.
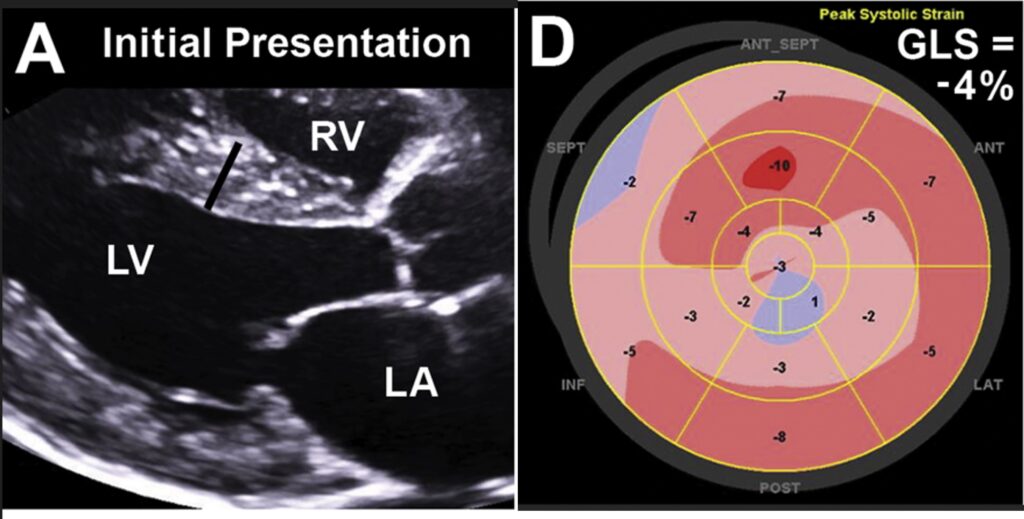
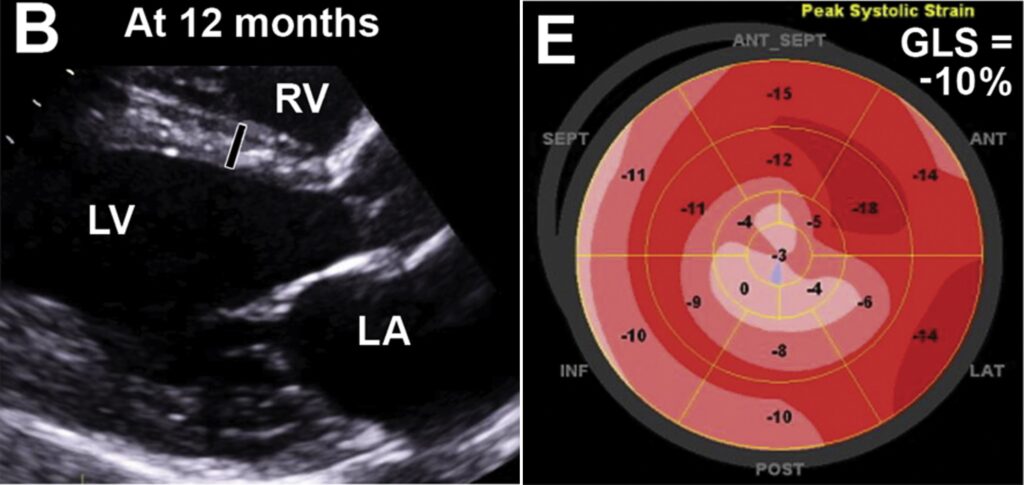
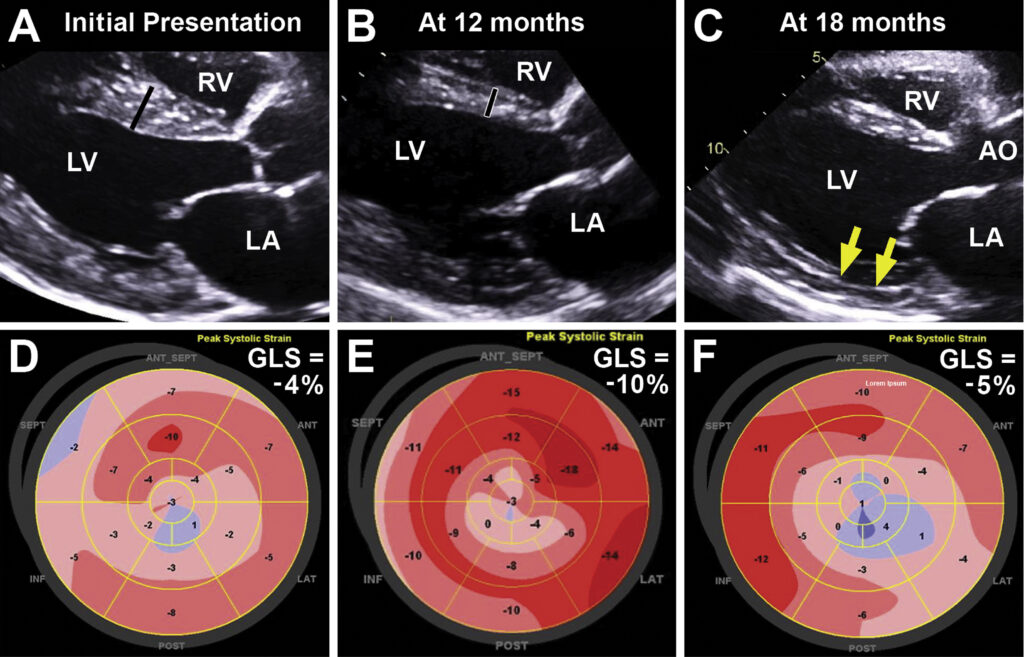
Ecocardiograma demonstrou aumento das paredes ventriculares (septo 17 mm / PP 17 mm), disfunção sistólica do ventrículo esquerdo (FE 30%), com acinesia apical. Ainda, observava-se ventrículo direito com hipertrofia e disfunção sistólica, aumento moderado de ambos os átrios e disfunção diastólica grau III (padrão restritivo).
Strain global longitudinal de -4% e presença de refluxos mitral e aórtico leves. NT pro-BNP de 12,698 pg/mL e troponina de 2.07 ng/mL. Foi, então, pensado em alguma doença infiltrativa ou cardiomiopatia hipertrófica em estágio avançado.
O paciente não apresentava histórico familiar sugestivo e o painel genético para cardiomiopatias foi negativo, incluindo doença de Fabry e amiloidose. Ainda, testes sorológicos e moleculares para vírus também foram negativos.
Doença arterial coronariana foi descartada após realização de cateterismo cardíaco e a ressonância magnética (RM) do coração mostrou realce tardio (30%), com padrão transmural, no ápice e com padrão mesocárdico no septo e parede anterior.
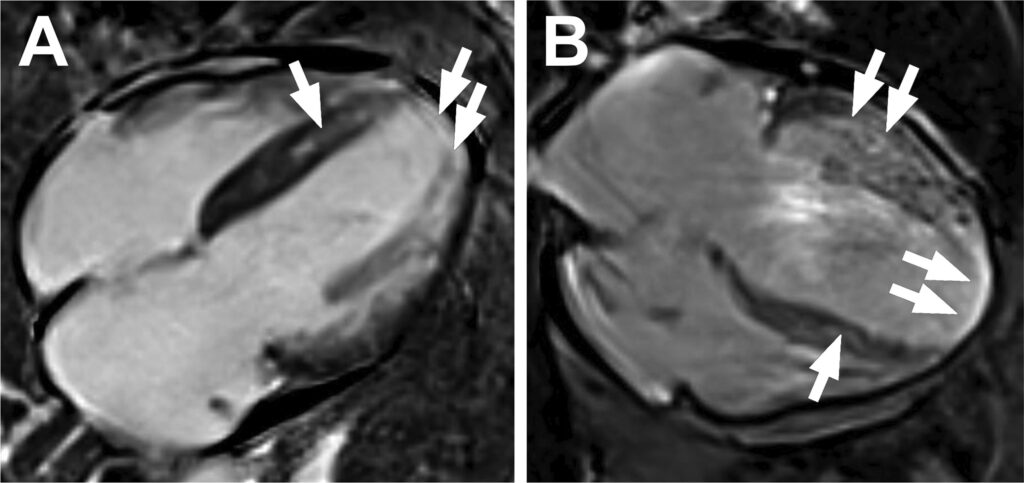
Uma biópsia endomiocárdica foi realizada, demonstrando a presença de vacuoalização proeminente de miócitos. À microscopia eletrônica, presença de corpúsculos lamelares e agredados de corpúsculos cuvilneares (marcadores específicos de toxicidade por hidroxicloroquina).
Foi realizada a retirada do Adalimumab e da hidroxicloroquina e iniciado terapia para insuficiência cardíaca com carvedilol, losartana, espironolactona. Anticoagulação com varfarina também foi iniciada.
Alguns meses depois, houve também a suspensão do metotrexate em razão do surgimento de fibrose hepática. Para a AR, foi optado por prednisona 5mg/dia.
Apesar disso, não houve melhora da função ventricular esquerda, sendo então optado por implante de cardiodesfibrilador para prevenção primária de morte súbita.
Um ano após o dignóstico e interrupção da hidroxicloroquina, houve uma discreta melhora sintomática, com a fração de ejeção do ventrículo esquerdo de 44% e strain global longitudinal de -10%. A espessura das paredes ventriculares, antes de 17 mm, passou para 12 mm.
Nesta avaliação, houve redução do NT pro-BNP (2,857 pg/dL), embora ainda com valores muito elevados. Seis meses depois, a paciente apresentou piora clínica significativa, e nova avaliação ecocardiográfica mostrando fração de ejeção do ventrículo esquerdo de 33%, com strain global longitudinal de -5%, insuficiências mitral e aórtica moderadas, e novas alterações da contratilidade segmentar. NT pro-BNP com novo aumento (4.859 pg/mL).
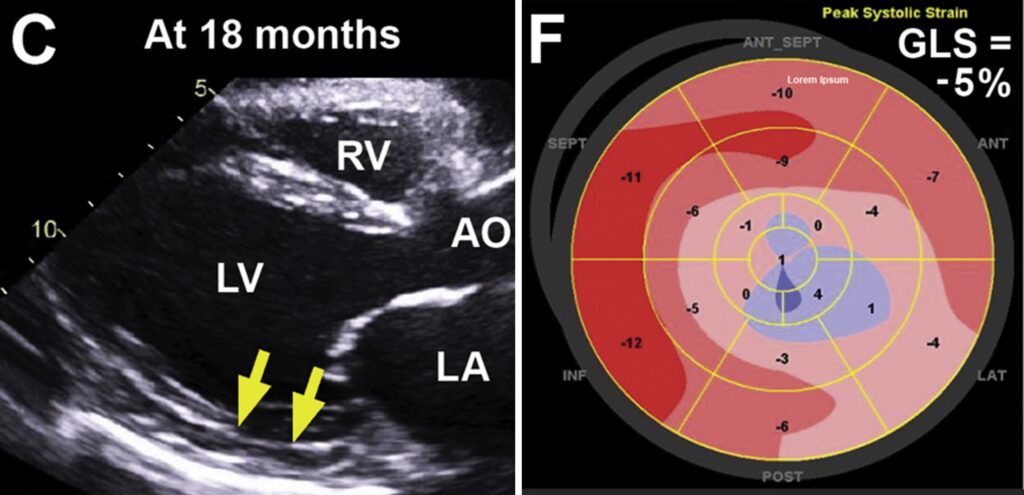
Nova RM cardíaca mostrou novo realce tardio, com padrão transmural, nos segmentos basal e médio da parede inferolateral.
A paciente apresentou reativação da AR, com acometimento da cintura pélvica e punho, com limitação para deambular, e com achados laboratoriais compatíveis com doença em alta atividade. Foi, portanto, necessário o aumento da dose de corticóide.
Aqui, foi aventada a possibilidade da AR em atividade como fator descompensador da cardiomiopatia, motivo pelo qual foi iniciado tofacitinib. Contudo, apesar dos esforços terapêuticos, a paciente evoluiu com piora da função cardíaca (FE 25%) e refratariedade, sendo submetida à transplante cardíaco posteriormente. A análise microscópica do coração nativo foi compatível com toxicidade por hidroxicloroquina.
No seguimento de 01 ano após transplante, a paciente permanecia em classe funcional I e em remissão da AR com uso de 5 mg/dia de prednisona.
Graduado em medicina pela Universidade Potiguar (UnP). Possui residência em Clínica Médica pelo Hospital Universitário Onofre Lopes – HUOL (UFRN) e em Cardiologia pelo Procape – UPE. Porta o título de especialista em Cardiologia pela Sociedade Brasileira de Cardiologia (SBC) e é pós-graduado em Ecocardiografia, pela ECOPE.