Tópicos
Eco de estresse nas valvopatias e na reserva contrátil
A ecocardiografia de estresse é muito útil para a estratificação de pacientes portadores de valvopatia. Em pacientes com estenose aórtica de baixo fluxo baixo gradiente é utilizada, em geral, o eco estresse com Dobutamina em baixa dose (até 20 mg/kg/min). Em pacientes com valvopatia mitral prefere-se o eco estresse físico.
Eco de estresse na estenose aórtica:
Na estenose aórtica de baixo fluxo baixo gradiente, a infusão de baixa dose de dobutamina permite determinar se a estenose é verdadeira ou pseudo-estenose e, também, avaliar a reserva contrátil do miocárdio.
Denomina-se estenose aórtica de baixo fluxo baixo gradiente aquela estenose importante (área valvar <1 cm² ou <0,6 cm²/m²) com gradiente médio <40 mmHg e FE <50%. O baixo fluxo ocorre quando o débito sistólico é <35 mL/m² (1).
O protocolo de estudo pode ser visto na Figura 1.

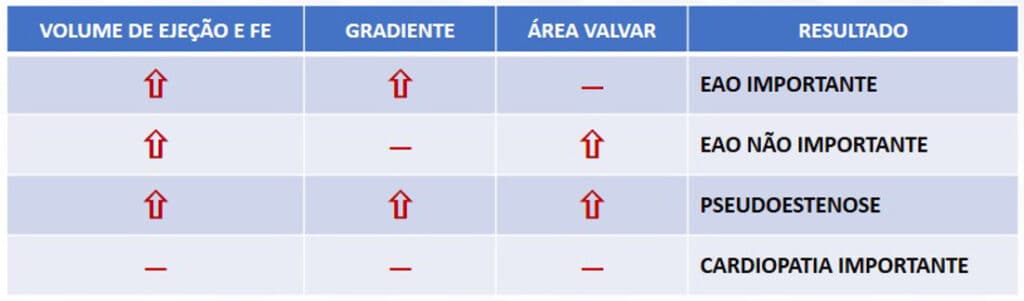
No exemplo abaixo (Figura 2), um caso de estenose aórtica da baixo fluxo baixo gradiente:
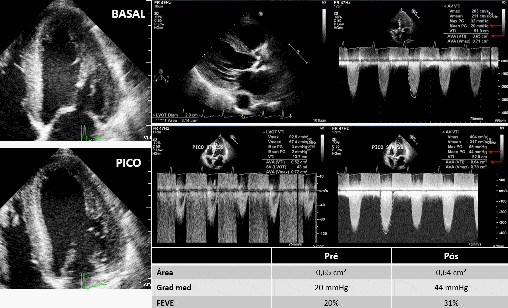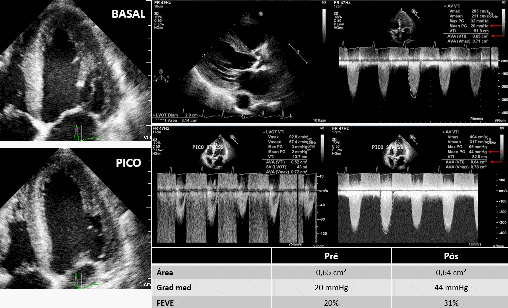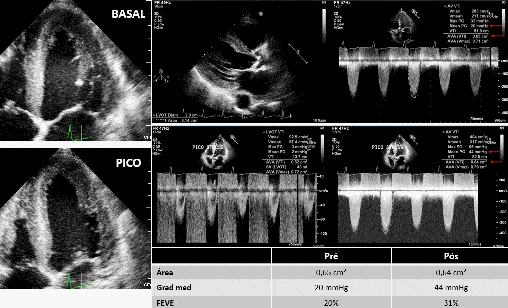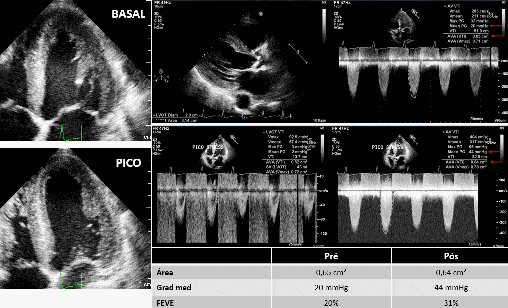
O gradiente médio aumentou de 20 para 44 mmHg após a Dobutamina, a área permaneceu constante (de 0,65 cm² para 0,64 cm²) e a FE aumento de 20% para 31%.
Pode haver 4 tipos de resposta (Tabela 1).
Eco de estresse na valvopatia mitral:
Na valvopatia mitral, estenose ou insuficiência, o eco de estresse físico pode ser utilizado quando há desproporção entre o grau da valvopatia e a sintomatologia.
A sintomatologia desproporcional ao grau de valvopatia pode ser devida ao aumento do grau da valvopatia durante o esforço (aumento do gradiente médio na estenose ou aumento do grau de regurgitação na insuficiência mitral) ou, ainda, por aumento da pressão capilar pulmonar durante o esforço ou aparecimento de hipertensão pulmonar.
A Tabela 2 mostra as indicações e contraindicações do eco de estresse físico na estenose mitral.

Na insuficiência mitral crônica o eco de estresse físico cumpre importante papel em pacientes em que há discrepância entre a severidade dos sintomas e o grau de refluxo (pacientes assintomáticos com insuficiência importante ou pacientes sintomáticos com insuficiência moderada). Entre os pacientes assintomáticos ou pouco sintomáticos com insuficiência mitral importante, 20-30% tem diminuição da capacidade funcional com alto risco de eventos adversos, principalmente se houver recuperação lenta da FC (2). A Tabela 3 mostra os dados referentes à insuficiência mitral.
Alterações da deformação miocárdica em repouso (strain longitudinal do VE <18,5%) indicam disfunção sistólica subclínica. Uma diminuição do strain longitudinal >1,9% prognostica diminuição da FE (<50%) no pós-operatório e uma diminuição de >2% associa-se com alto risco de ICC, edema agudo de pulmão ou morte cardiovascular (3).
Dicas e considerações finais
Algumas considerações são necessárias para melhor desempenho do eco de estresse, seja farmacológico ou físico.
Parede inferior basal do VE:
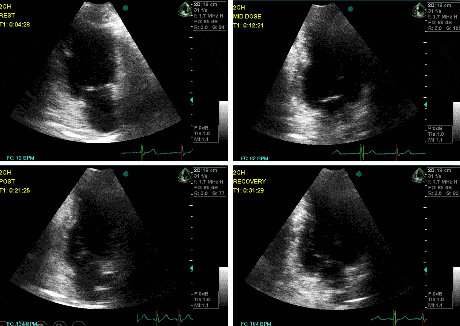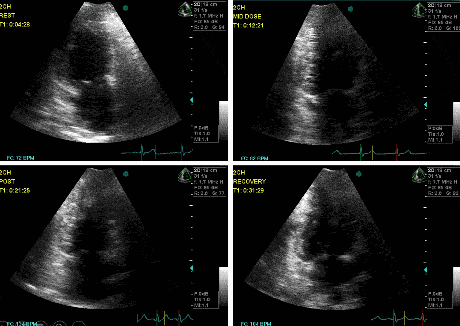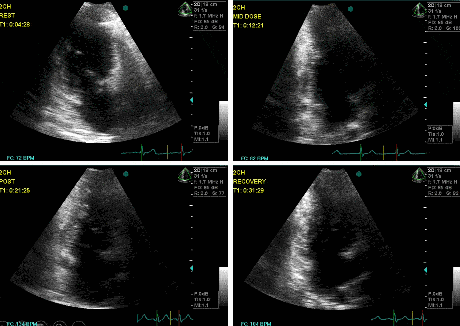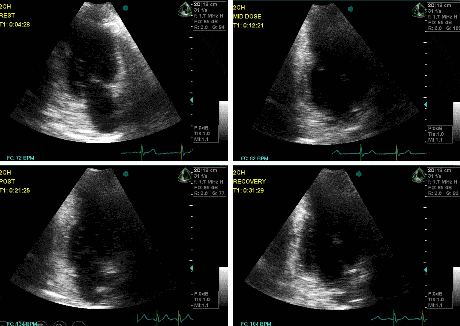
Denominada “parede maldita” por Picano na década de 90, caracteriza-se por apresentar mobilidade duvidosa quando há aumento da FC, provavelmente devido ao arrastamento provocado pelo anel mitral posterior. Sua análise costuma ser duvidosa, pelo que sempre deve ser avaliada a alteração de mais um segmento, como inferior medial ou ínfero-septal basal.
A Figura 3 mostra um exemplo dessa parede avaliada com Dobutamina.
Estratificação de risco em pacientes que serão submetidos a cirurgia vascular:
Estes pacientes apresentam alto risco para eventos cardíacos, pois em geral são portadores de aterosclerose, havendo uma prevalência de 37% de doença arterial coronária associada.
Eco de estresse negativo apresenta baixo risco (<1% de eventos)
Eco de estresse positivo com carga alta (>70% da FC máxima) apresenta risco intermediário (16%).
Eco de estresse positivo com carga baixa (<70% da FC máxima) apresenta alto risco (66%).
Avaliação de viabilidade miocárdica:
- Paredes hipocinéticas são, à priori, viáveis.
- Paredes discinéticas são, à priori, não viáveis.
- Paredes acinéticas com afilamento (espessura <6 mm) não são viáveis.
- Paredes acinéticas com aumento da eco refringência (fibrose) não são viáveis.
- Paredes acinéticas com espessura normal e sem hiper refringência sempre devem ser estudadas, pois metade pode ser viável. Sua resposta inotrópica à Dobutamina expressa a quantidade de miocárdio viável. Casos mais graves podem não desencadear melhora da contratilidade, embora ainda exista atividade metabólica captada pelo Tálio.
- Sempre que houver viabilidade procurar a resposta bifásica (melhora da contratilidade seguida de piora da contratilidade), pois ela representa maior valor preditivo de recuperação pós-revascularização. Portanto, quando se detecta miocárdio viável, sempre deve se continuar administrando Dobutamina até completar o protocolo.
O betabloqueadores:
Quando não é possível suspender a medicação betabloqueadora, pode se utilizar um fator para corrigir o cálculo da FC máxima e submáxima a ser atingida:
% de redução da FC = dose equivalente de propranolol (mg) + 95,98 / 9,74
Cada mg de Atenolol corresponde a 1 mg de Propranolol. Para os demais betabloqueadores deve se estabelecer a relação.
Nem todos os autores concordam com este cálculo para reduzir a FC, mas pode ser útil em pacientes que não apresentam progressão da FC com a adição de Atropina.
Outra forma de potencializar o efeitos dos fármacos utilizados para realização do eco estresse é o hand-grip (aumento maior da pressão arterial) ou apertar e afrouxar uma bola de borracha em rápida sucessão (aumento maior da FC).
Bibliografia.
- Nishimura RA, Otto CM, Bonow RO, et al: 2014 AHA/ACC guideline for the management of patients with valvular heart disease: a report of the American College of Cardiology/American Heart Association Task Force on Practice Guidelines. J Thorac Cardiovasc Surg 2014; 148:e1–e132.
- Naji P, Griffin BP, Asfahan F, et al: Predictors of long-term outcomes in patients with significant myxomatous mitral regurgitation undergoing exercise echocardiography. Circulation 2014; 129: 1310–13019.
- Magne J, Mahjoub H, Dulgheru R, et al: Left ventricular contractile reserve in asymptomatic primary mitral regurgitation. Eur Heart J 2014; 35: 1608–1616.

É doutor em medicina, especialista em Cardiologia (SBC) e especialista em Ecocardiografia.
Curriculum completo disponível na Plataforma Lattes
(http://lattes.cnpq.br/4922446519082204)