2026 começou e, com ele, já temos publicação boa para resumirmos por aqui. Portanto, vamos nessa iniciar os trabalhos aqui no blog …

O prolapso da valva mitral (PVM) foi primeiramente descrito há aproximadamente 60 anos por um nome bastante conhecido entre nós ecocardiografistas: Barlow. Estudos iniciais apontam para uma prevalência estimada de 2.4%, embora dados do Strong Heart Study mostram uma prevalência de 1.6% entre pacientes do sexo masculino e de 1.8% entre mulheres.

Ainda, o PVM é reconhecidamente como a causa mais comum de insuficiência mitral (IMi) primária e, mais recentemente, tem sido relacionada como causa de arritmias ventriculares e morte súbita.
Definido como uma protrusão sistólica de um ou ambos os folhetos valvares ≥ 2 mm além do plano do anel valvar, na janela paraesternal ou apical, para o interior do átrio esquerdo (AE).
Aqui vale ressaltar que a janela paraesternal longitudinal apresenta maior especificidade para o diagnóstico do PVM.
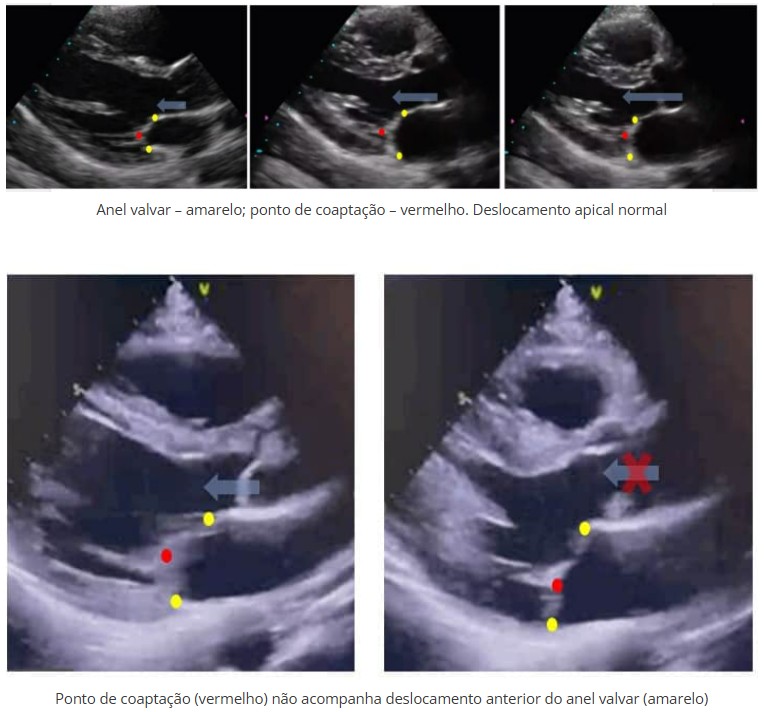
Duas alterações ecocardiográficas dignas de nota e que podem progredir ao longo do tempo e, posteriormente, preencher critério para PVM são (1) o deslocamento superior do folheto valvar < 2 mm e (2) um alongamento do folheto posterior, ou seja, a largura de P2 > A2. Tais alterações, inclusive, possuem substrato genético associado ao locus 13q21.2-q32.1. Outras alterações genéticas relacionadas ao PVM também já foram identificadas:
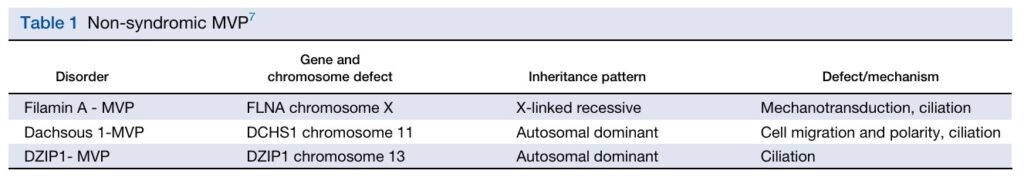
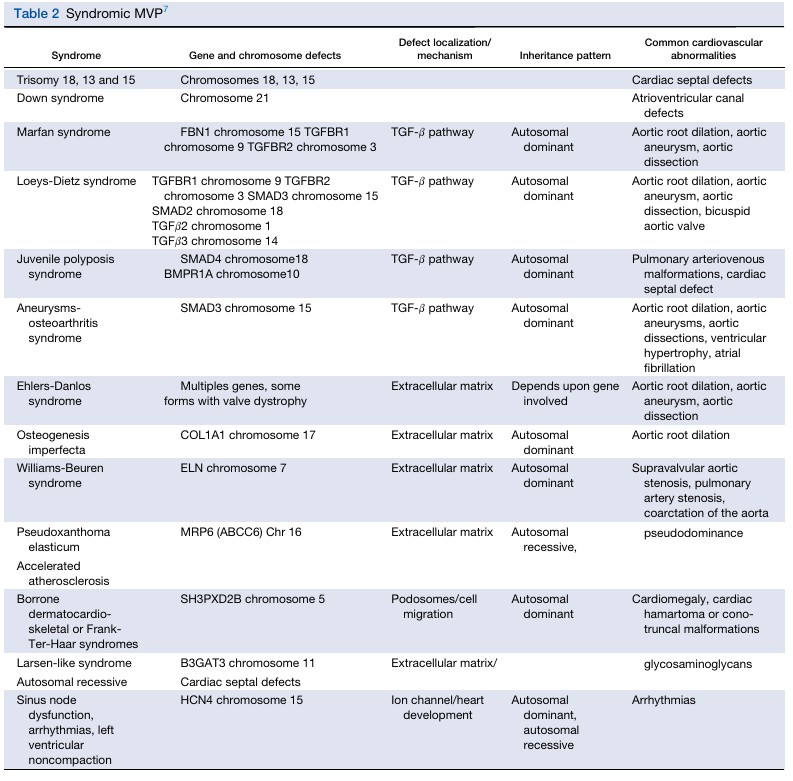
Da mesma forma, formas sindrômicas do prolapso valvar mitral já foram descritas.
As formas não sindrômicas mais comuns são a doença de Barlow e a deficiência fibroelástica. Existem formas intermediárias também descritas.
A doença de Barlow se caracteriza por folhetos alongados e espessados, acometendo também as cordoalhas tendíneas, com prolapso de ambos os folhetos e de vários segmentos.
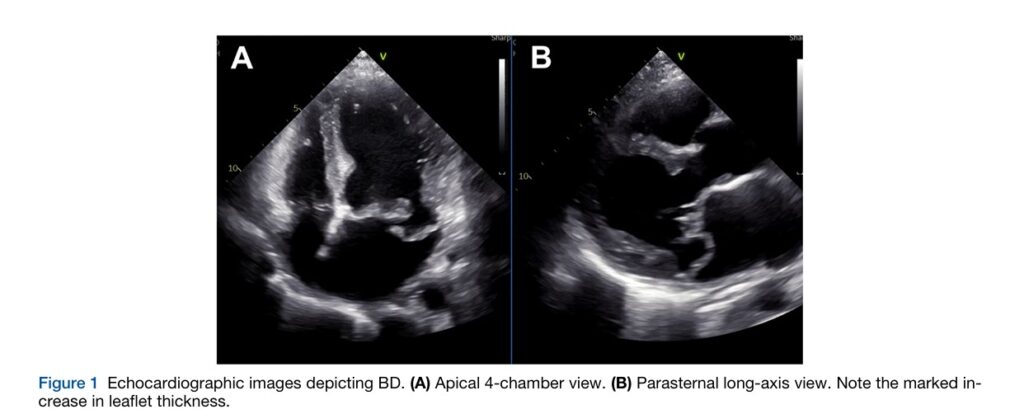
A deficiência fibroelástica, por sua vez, é caracterizada por folhetos e cordoalhas afiladas e com o prolapso tipicamente restrito ao segmento P2 do folheto posterior. É verdade, porém, que, na presença de regurgitação mitral, o maior estresse parietal (pelo aumento da velocidade) pode induzir alterações nos folhetos com superposição de tecido fibroso levando a espessamento focal.
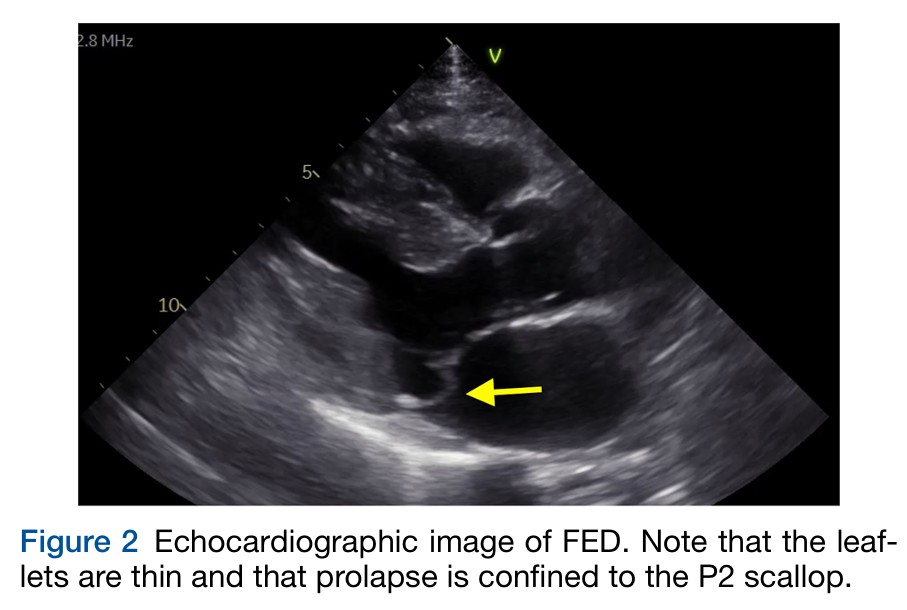
O alongamento de cordoalhas pode estar presente tanto na doença de Barlow quanto na deficiência fibroelástica, porém a ruptura costuma ser mais comum no segundo caso.
A ruptura quando ocorre não necessariamente se restringe à cordoalhas primárias (ou de primeira ordem). É tanto que a ruptura de cordoalhas de segunda e terceira ordens habitualmente ocorre de forma “assintomática“.
Se tem dúvidas em relação a este conceito anatômico, é só pesquisar sobre o assunto aqui no blog …
A regurgitação mitral na presença de PVM pode ser multifatorial. As alterações morfológicas que contribuem para a IMi incluem aumento do tamanho do folheto valvar, prolapso assimétrico, clefts e retrição de mobilidade. Ainda, alterações das cordoalhas, como alongamento e ruptura, podem também contribuir. Por último, calcificação do anel valvar se associa à disfunção valvar.
A gravidade da regurgitação mitral dependente da coaptação adequada dos folhetos da valva mitral. Um folheto aumentado (displásico), bem como a extensão do prolapso contribuem para uma coaptação inadequada e, portanto, para a gravidade da IMi. Estudos, inclusive, já demonstraram uma relação direta entre a gravidade da regurgitação valvar com o comprimento e área dos folhetos, bem como da “altura” do prolapso.
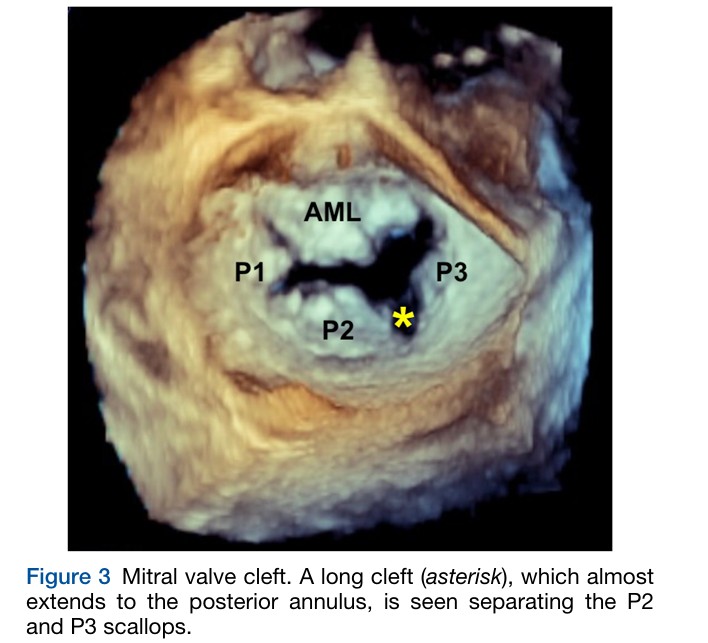
Cleft é mais comumente observado adjacente aos segmentos do folheto posterior. Clefts longos (> 50% do comprimento radial do prolapso) são frequentes em pacientes com PVM e representam uma causa importante de regurgitação mitral uma vez que permitem que haja uma comunicação com o átrio esquerdo (AE).
Os jatos regurgitantes provenientes de clefts podem ser difíceis de se quantificar uma vez que costumam ser múltiplos e excêntricos, com um orifício regurgitante não circular. Neste cenário, a ecocardiografia 3D desempenha papel importante.
Com a evolução, a IMi pelo PVM pode causar sobrecarga volumétrica no ventrículo esquerdo (VE) e posterior remodelamento ao ponto que uma regurgitação secundária se estabeleça. O tethering associado a IMi funcional reduz o prolapso uma vez que limita o descolamento superior dos folhetos.
O alongamento de cordoalha pode interferir na gravidade da regurgitação mitral ao reduzir a área da zona de coaptação entre as superfícies dos folhetos. O flail, por sua vez, resulta da ruptura de cordoalha de primeira ordem e se caracteriza por ausência de coaptação e eversão da borda livre do folheto acometido para o interior do AE.
A ruptura de cordoalha de primeira ordem normalmente resulta em IMi importante, porém em até 10% dos casos pode haver uma regurgitação ≤2+ e, nestes casos, representa uma alta densidade (ou seja, menor distância entre as cordoalhas) de cordoalhas. O flail se relaciona mais comumente com o folheto posterior.
A calcificação do anel mitral não é um achado incomum nos pacientes com PVM, especialmente naqueles com doença de Barlow. Na verdade, aproximadamente 1/4 dos pacientes com PVM submetidos a reparo cirúrgico demonstram esta alteração.
Acredita-se que a calcificação do anel posterior ocorre em razão do trauma produzido pela mobilidade excessiva do folheto associado ao PVM. A visualização direta intraoperatória demonstra fissuras radiais e outros danos traumáticos no anel posterior da valva mitral, o que pode servir como foco para calcificação distrófica e eventualmente resultar e calcificação do anel (MAC).
Embora o MAC seja um achado benigno, ela pode causar ou aumentar a regurgitação mitral por diversos mecanismos: (1) extensão da calcificação para o folheto pode resultar em diminuição da mobilidade, (2) elevação do folheto posterior pela calcificação do anel posterior pode diminuir a capacidade de coaptação com o folheto anterior da valva mitral, (3) bem como aumentar a tensão na cordoalha e aumentar o risco de ruptura.
O jato regurgitante associado ao PVM ou até mesmo ao flail costuma se direcionar de forma oposta ao folheto acometido, embora um jato central possa existir.
Prolapso ou flail das comissuras medial (A3-P3) ou lateral (A1-P1) pode resultar no chamado jato lateralizado (“sideways jets”).
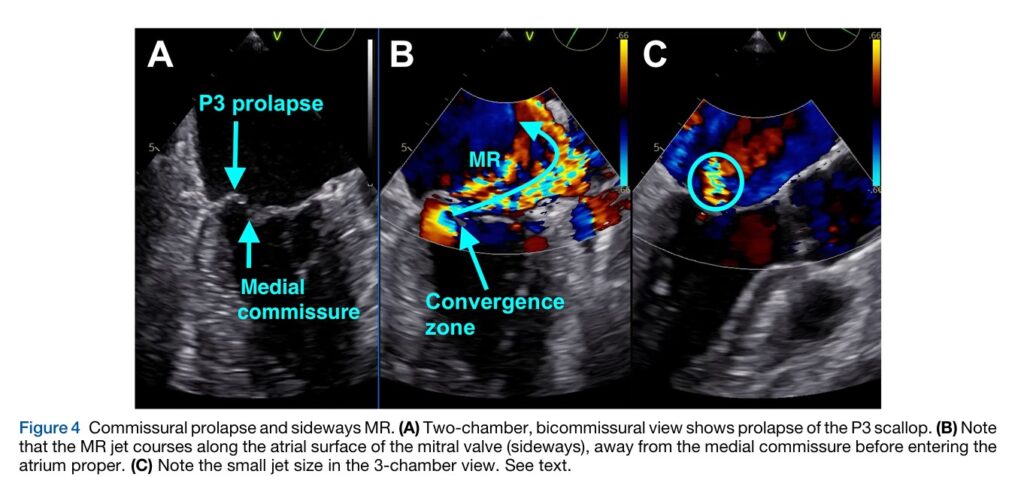
Na presença de múltiplos jatos a soma dos EROAs pode ser utilizada, embora não seja um método validado. Naqueles pacientes com com regurgitação que ocorre na sístole tardia, o volume regurgitante reflete melhor a gravidade da disfunção valvar quando comparado com o EROA.
Graduado em medicina pela Universidade Potiguar (UnP). Possui residência em Clínica Médica pelo Hospital Universitário Onofre Lopes – HUOL (UFRN) e em Cardiologia pelo Procape – UPE. Porta o título de especialista em Cardiologia pela Sociedade Brasileira de Cardiologia (SBC) e é pós-graduado em Ecocardiografia, pela ECOPE.