Contração pós-sistólica é definida como aquela que ocorre tardiamente, após o fechamento da valva aórtica. Seu significado clínico é de disfunção da contratilidade regional, tendo alto valor diagnóstico no contexto de doença arterial coronária (DAC).
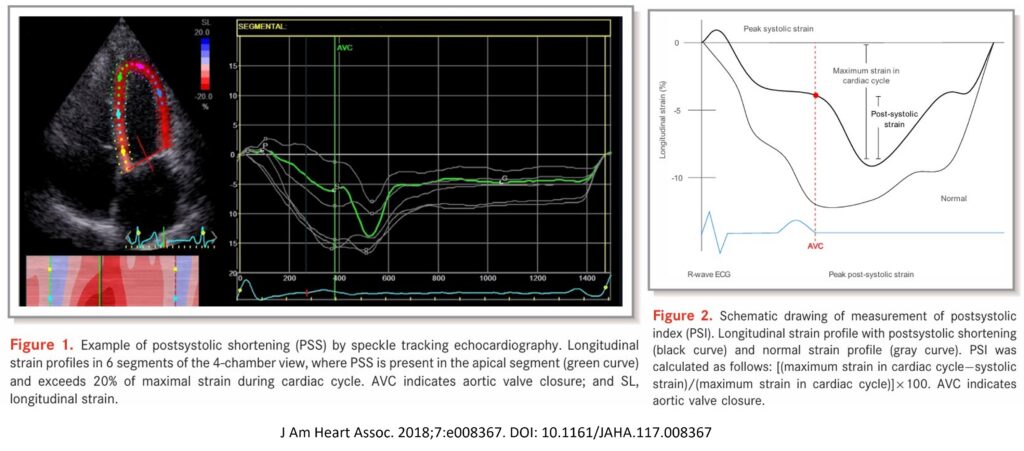
Contudo, sabemos que a contração pós-sistólica pode estar presente em até 1/3 de todos os segmentos cardíacos em um indivíduo saudável, não representando, portanto, um substrato patológico.
A contração pós-sistólica em indivíduos saudáveis (a dita fisiológica) pode ocorrer em resposta à mudança geométrica do ventrículo esquerdo que ocorre durante o tempo de relaxamento isovolumétrico (lembrem-se que esta avaliação deriva da análise da deformação longitudinal do ventrículo esquerdo).
A presença da contração pós-sistólica teria, então, algum impacto prognóstico na população geral? Foi o que avaliou o presente estudo.

Estudo prospectivo com 1296 pacientes de baixo risco cardiovascular e com seguimento médio de 11 anos.
A presença de contração pós-sistólica foi valorizada quando o índice de contração pós-sistólica (PSI) foi > 20%. Se apenas um segmento de uma determinada parede apresentasse contração pós-sistólica, toda a parede foi considerada como tendo este padrão de contração.
Pacientes com insuficiência cardíaca e fibrilação atrial e foram excluídos. Já aqueles com bloqueio de ramo (esquerdo ou direito) não foram incluídos nas análises de sensibilidade.
O desfecho primário foi o composto de infarto agudo do miocárdio (IAM), insuficiência cardíaca (IC) e morte cardiovascular (MACE). Já o desfecho secundário foi morte.
A idade média dos pacientes foi de 56.9 ± 16.2 anos, sendo 549 (42.4%) do sexo masculino. Durante o seguimento de 11 anos (9.9-11.2 anos), 149 participantes do estudo (11.5%) apresentaram desfecho primário e 236 participantes (18.1%) morreram.
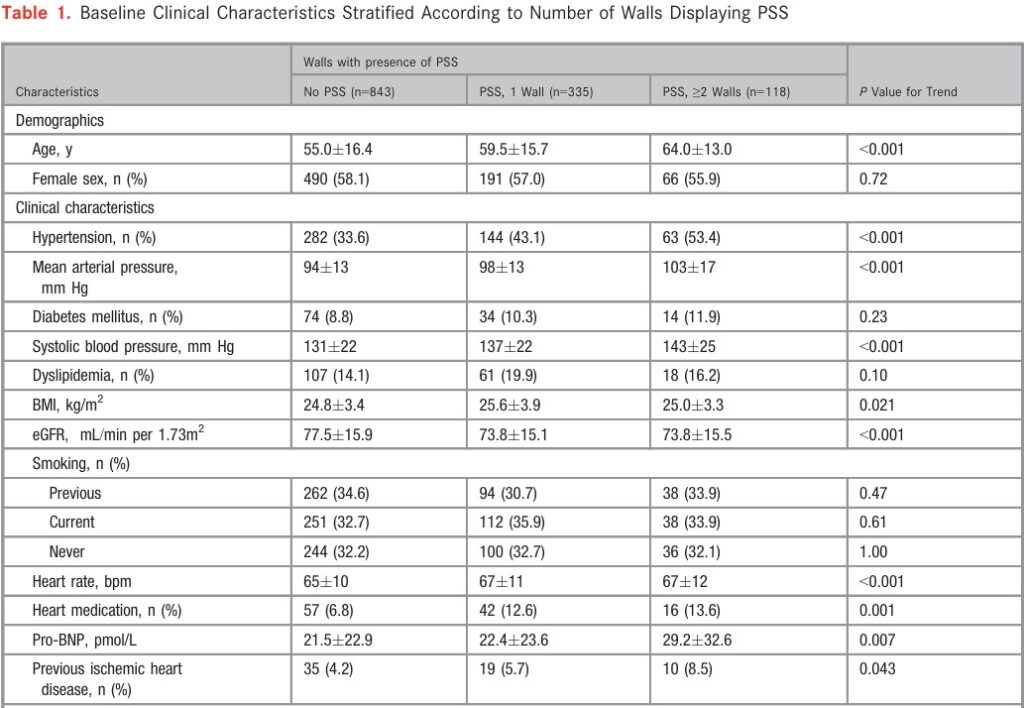
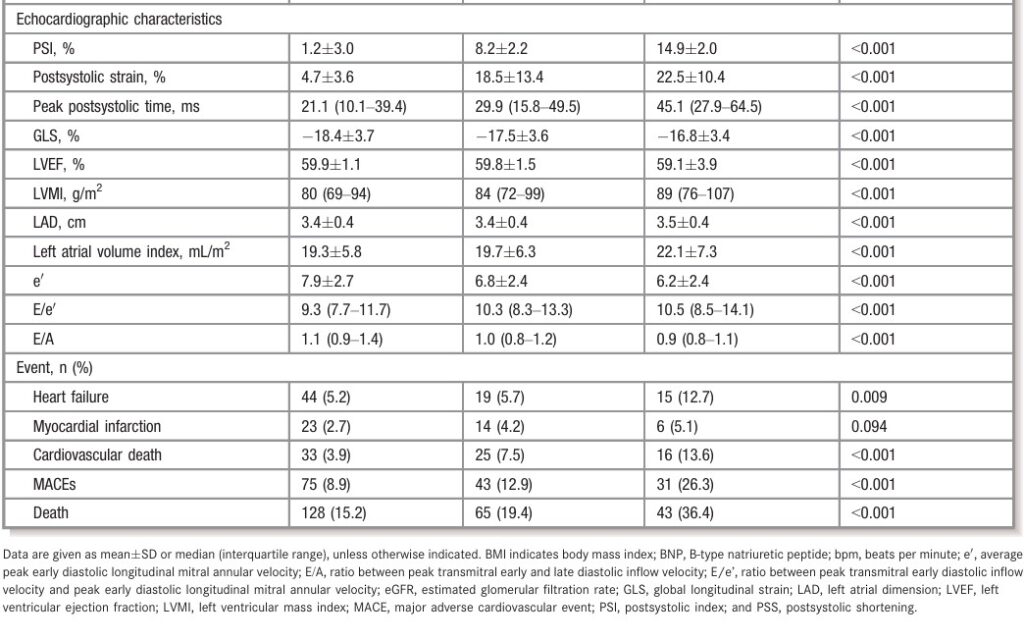
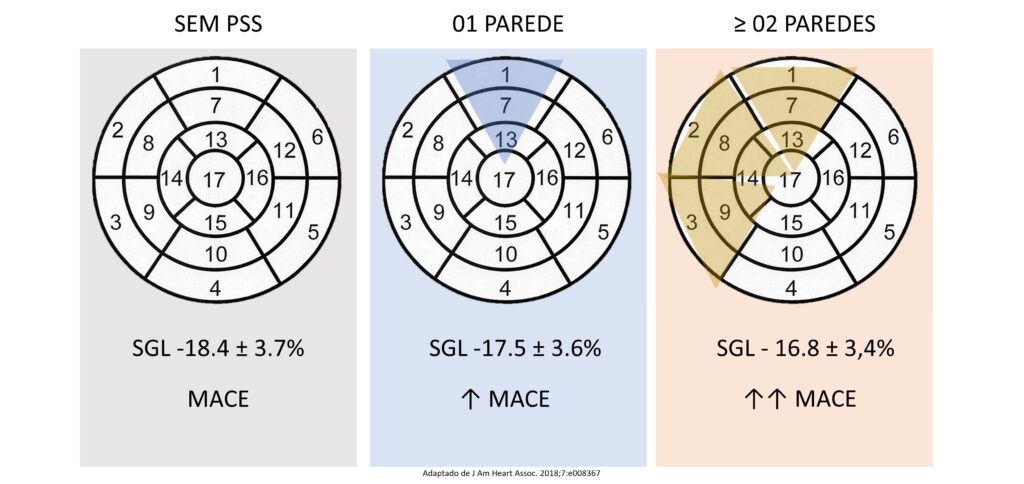
A prevalência de contração pós-sistólica no estudo foi de 35% (452 indivíduos) envolvendo um total de 591 segmentos miocárdicos. Estes pacientes, de forma geral, eram mais velhos, tinham hipertensão arterial sistêmica (HAS) e menores valores de fração de ejeção (FE) do ventrículo esquerdo (VE), bem como da taxa de filtração glomerular (TFG), além de apresentarem maiores índices de massa ventricular esquerda.
Esse grupo apresentou maior incidência de IC, morte cardiovascular e morte por causas gerais. Um número maior de paredes com contração pós-sistólica se relacionou com strain global longitudinal (SGL) reduzido.
Pacientes sem a presença de contração pós-sistólica (PSS) apresentaram valor médio do SGL de -18.4 ± 3.7%. Aqueles com apenas um segmento apresentando PSS tiveram SGL médio de -17.5 ± 3.6%, já os com ≥ 2 segmentos acometidos, – 16.8 ± 3,4%.
O tempo entre o fechamento da valva aórtica até o pico da deformação máxima aumentou progressivamente de acordo com o número de paredes afetadas. Comparando os pacientes que apresentaram apenas 1 segmento com PSS e aqueles com ≥ 2 segmentos, este intervalo foi de 29.9 ms x 45.1 ms.

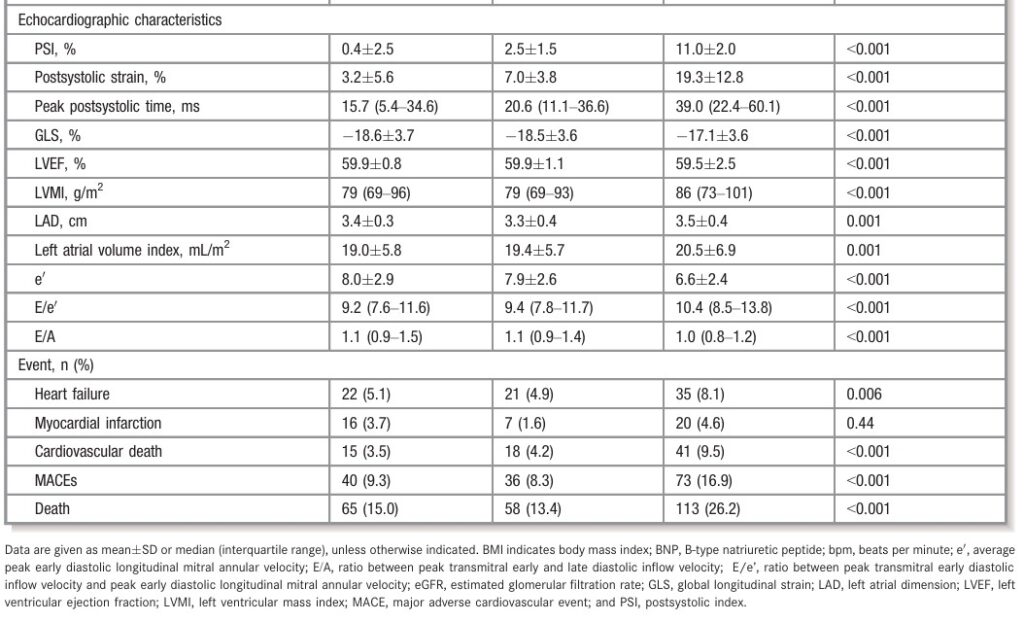
O aumento de paredes apresentando PSS se associou a um aumento significativo de MACE (HR, 1.51; 95% CI, 1.19–1.91; P=0.001) e morte (HR, 1.24; 95% CI, 1.00–1.54; P=0.045).
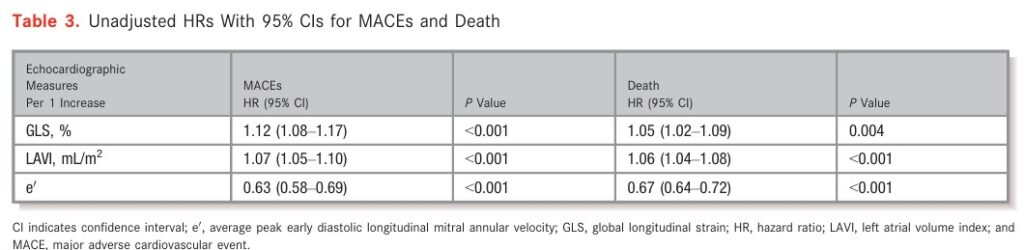
Aqueles pacientes que apresentaram tanto desfecho primário quanto o secundário foram subdivididos em 03 diferentes grupos de acordo com o número de paredes com PSS: ausência de PSS (843), 01 parede (335) e ≥ 2 paredes (118).
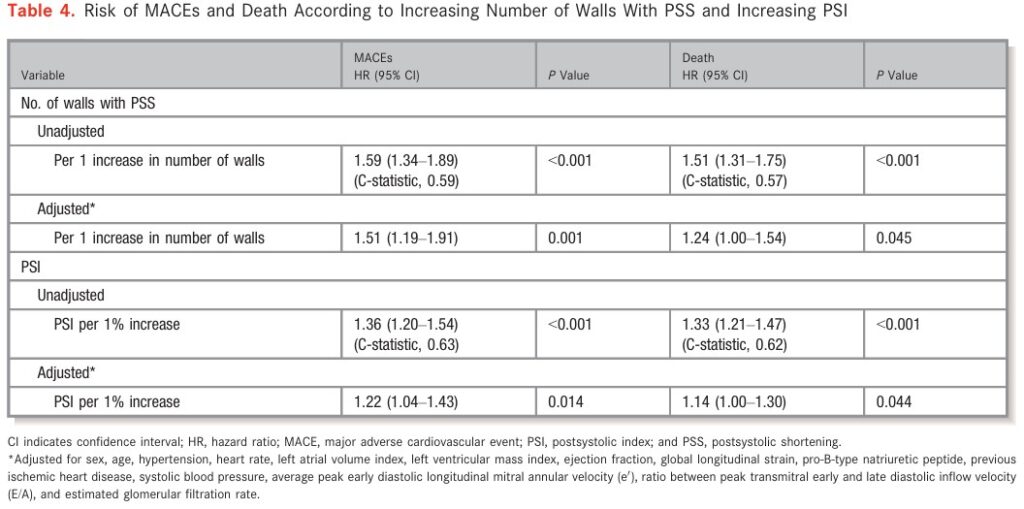
Após análise de multivariáveis, apenas a presença de PSS em ≥ 2 paredes continuou como preditor significativo de MACE (HR, 2.46; 95% CI, 1.48–4.11; P=0.001) e morte por todas as causas (HR, 1.69; 95% CI, 1.06–2.68; P=0.026). Os resultados se mantiveram significativos mesmo após a exclusão dos participantes que tinham algum bloqueio de ramo.

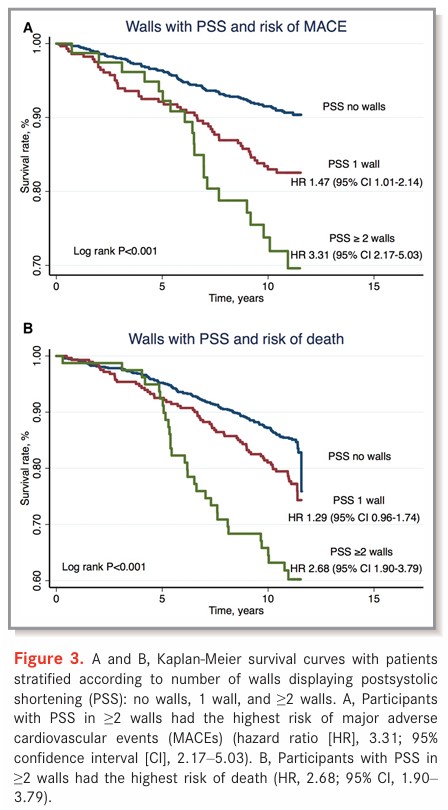
Em relação ao capacidade de predizer MACE C-statistic for PSS versus GLS: 0.59 versus 0.62; P=0.243) e morte (C-statistic for PSS versus GLS: 0.57 versus 0.56; P=0.554), não houve diferença significativa entre PSS e o GLS.
A incidência dos desfechos primário e secundário aumentou incrementalmente com o aumento do PSI.

O aumento de 1% no PSI apresentou valor prognóstico tanto para MACE quanto para mortes por todas as causas. Aqueles no terceiro tercil (≥ 2 paredes acometidas) apresentaram um risco 2 vezes maior para MACE (first versus third tertile: HR, 2.18; 95% CI, 1.21–3.91; P=0.009).
Segundo o estudo, portanto, a presença de PSS na população geral acrescenta valor prognóstico para a ocorrência de IAM, IC e morte cardiovascular, bem como para morte por todas as causas, mesmo em pacientes de baixo risco cardiovascular.
Graduado em medicina pela Universidade Potiguar (UnP). Possui residência em Clínica Médica pelo Hospital Universitário Onofre Lopes – HUOL (UFRN) e em Cardiologia pelo Procape – UPE. Porta o título de especialista em Cardiologia pela Sociedade Brasileira de Cardiologia (SBC) e é pós-graduado em Ecocardiografia, pela ECOPE.