
Há pouco tempo foi publicado um artigo de revisão de autoria dos professores Issam Shehadeh (@ecoestresse) e Castillo, da equipe ECOPE, sobre a avaliação da reserva de fluxo coronariano pela ecocardiografia transtorácica. Vamos então ao resumo …

A avaliação da reserva de fluxo coronariano constitui uma etapa extremamente importante da ecocardiografia de estresse, dentro e fora do contexto da doença arterial coronariana (DAC). Vista como algo impossível para alguns, esta avaliação já tem sido utilizada de forma corriqueira por outros, sobretudo aqueles que já foram alunos do excelente Professor Issam.
De maneira prática, aprendemos que a avaliação das coronárias se limita à visualização de seus óstios, muitas vezes apenas ao estudo transesofágico. No entanto, a identificação do fluxo da artéria descendente anterior (DA) em repouso, no terço médio distal, é possível em mais de 90% dos pacientes.
A incorporação do estudo de reserva de fluxo coronariano (RFC) ao ecocardiograma de estresse adiciona importantes informações, tanto do ponto de vista diagnóstico quando prognóstico.
Além disso, os padrões de fluxo coronariano, mesmo que em repouso, podem ser de grande auxílio no diagnóstico não só da DAC, mas também de outras doenças.
Relembrando a fisiologia (sempre ela!) …
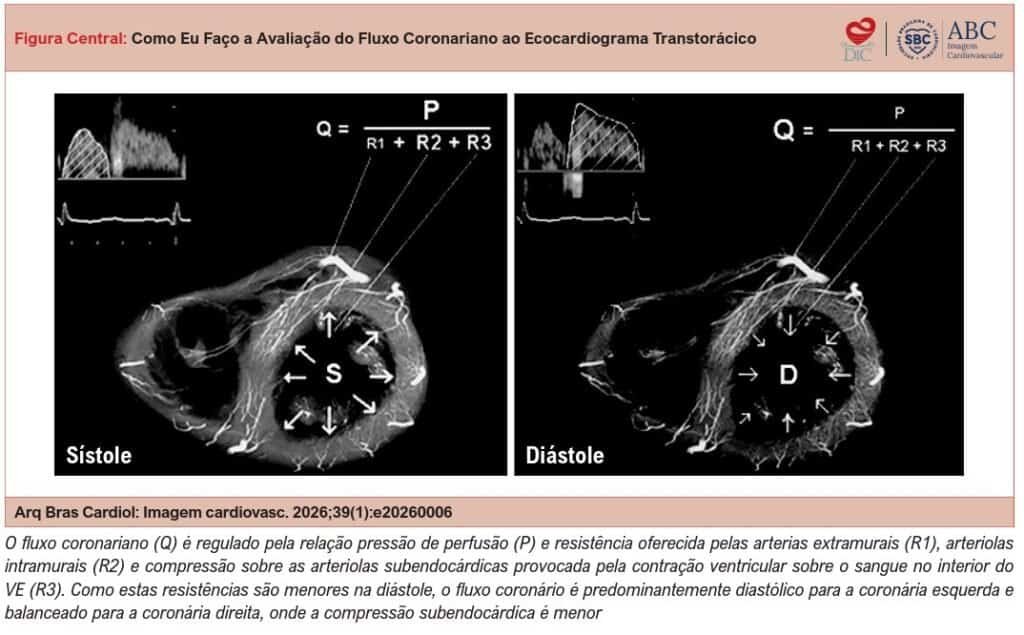
O fluxo coronariano é bifásico, devido às mudanças de resistência que sofre o sistema vascular miocárdico durante o ciclo cardíaco. O fluxo coronariano (Q) é regulado pela relação entre a pressão de perfusão (P) e a resistência oferecida pelas artérias extramurais (R1), arteríolas intramurais (R2) e pela compressão sobre as arteríolas subendocárdicas, provocada pela contração ventricular sobre o sangue no interior do ventrículo esquerdo – VE (R3).
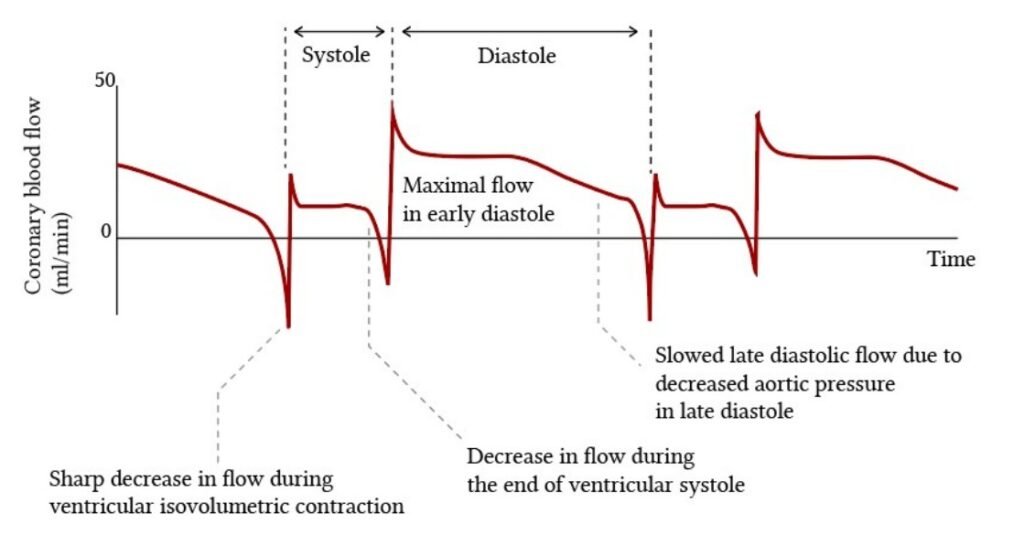
Como essas resistências são menores na diástole, o fluxo coronariano é predominantemente diastólico para a coronária esquerda e balanceada para a coronária direita, onde a compressão subendocárdica é menor.
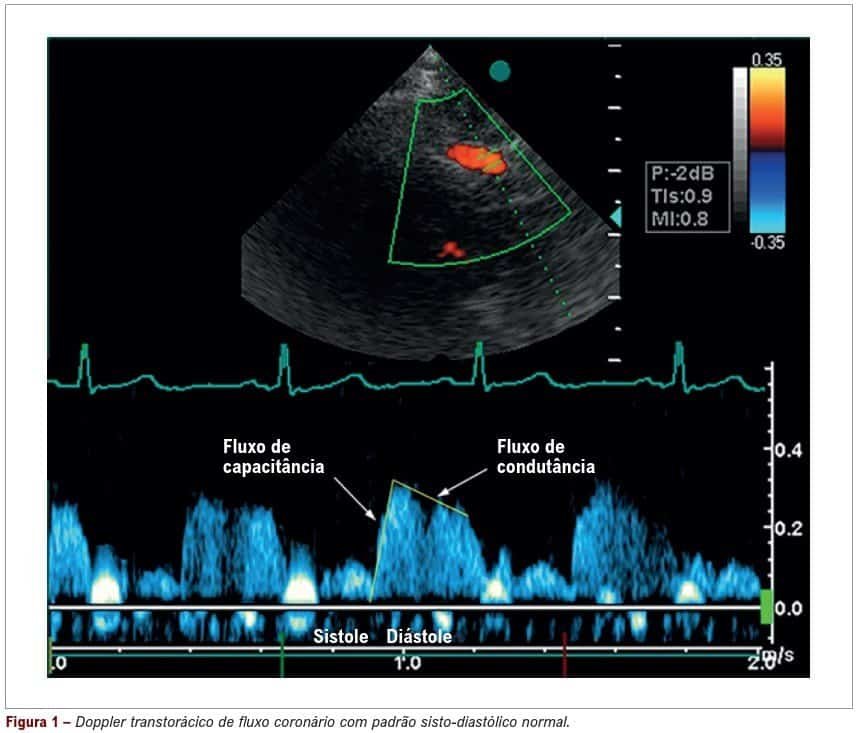
Assim, distinguem-se dois componentes no fluxo coronariano: o fluxo de capacitância, que depende da descompressão parietal do VE da dilatação das arteríolas intramurais (tônus vascular) e o fluxo de condutância, dependente da resistência oferecida à passagem de sangue pelo sistema arteriolar-capilar (resistência vascular).
Quanto mais complacente for o leito vascular, maior a aceleração do fluxo de condutância. Por outro lado, quanto menor for a resistência oferecida à passagem do fluxo, mais rápida a desaceleração do componente de condutância.
O fluxo coronariano fornece oxigênio ao miocárdio por demanda. Quando há aumento da demanda de O2, durante o exercício por exemplo, as coronárias aumentam o fluxo por vasodilatação, o que provoca aumento da velocidade, principalmente nas artérias epicárdicas e intramurais.
A diferença de velocidade entre o estado de repouso e a hiperemia (provocada pelo aumento da oferta de O2 para o miocárdio) permite estimar a denominada RFC.
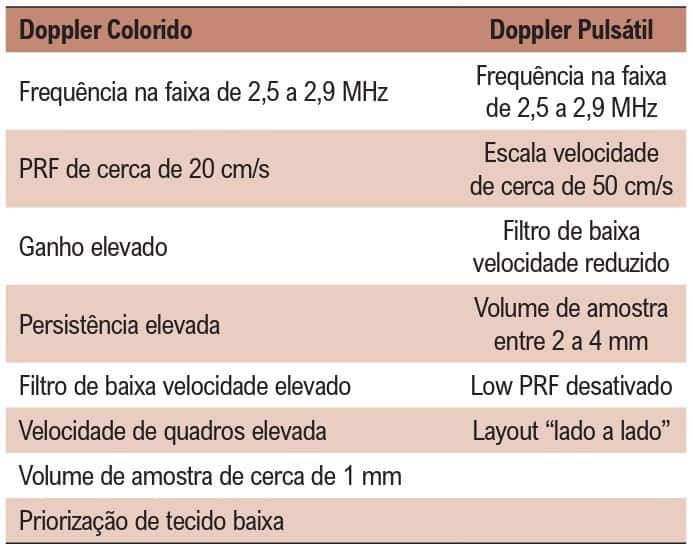
Sem dúvidas, a principal limitação para o estudo do fluxo coronariano é a ausência de um preset específico. Alguns equipamentos já o disponibilizam de fábrica. No entanto, muitas vezes, são necessários ajustes adicionais. Como a coronária no terço médio distal é uma estrutura muito sutil e o fluxo é de baixa velocidade, de maneira geral, devemos realizar os seguintes ajustes ao Doppler colorido e pulsátil:
Realizados os devidos ajustes, vamos então para a técnica …
Artéria Descendente Anterior (terço médio distal): o ponto chave para visualizar a DA é identificar o sulco interventricular anterior. Para isso, duas abordagens podem ser utilizadas:
- Eixo curto modificado: a partir do corte paraesternal do eixo curto, aproximadamente ao nível dos músculos papilares, procura-se visualizar o sulco interventricular anterior, na transição entre o ventrículo direito (VD) e o VE, na região subepicárdica da junção entre as paredes anterosseptal e anterior, onde passa a porção média da DA. Uma vez detectado o fluxo, predominantemente diastólico, pode-se girar o transdutor lentamente no sentido horário para melhor alinhar o feixe ultrassônico com o sulco interventricular anterior e, assim, detectar segmentos maiores da artéria;
- Corte paraesternal longitudinal modificado: a partir do corte paraesternal longitudinal tradicional, desliza-se o transdutor um ou dois espaços intercostais abaixo. Em seguida, anterioriza-se o feixe de ultrassom, direcionando o transdutor em direção ao ombro esquerdo do paciente. Essa manobra é crucial para retirar parte do VD da imagem e expor o sulco interventricular. Caso ainda permaneça parte do VD neste corte, deve-se girar o transdutor no sentido horário até que essa cavidade desapareça. O corte obtido será uma imagem de transição entre o eixo longo paraesternal e o eixo curto. Assim, o sulco interventricular será exposto. Sua localização é bastante superficial no tórax do paciente, o que aumenta a taxa de sucesso na visualização da DA em comparação com as demais coronárias.
Após esse passo, deve-se ativar o Doppler colorido. A DA é visualizada como uma pequena estrutura tubular, pulsátil, com fluxo ascendente (vermelho) e predominantemente diastólico. Caso se identifique uma estrutura circular com as mesmas características descritas anteriormente, deve-se girar sutilmente o transdutor no sentido horário, para abrir longitudinalmente o vaso. É de extrema importância ativar a monitorização eletrocardiográfica
Muitas vezes é possível realizar uma varredura da DA em ampla extensão, tanto proximal quanto distal, o que permite estudar o fluxo em diferentes pontos. Não é incomum encontrar áreas de aliasing ao Doppler colorido, o que pode corresponder a um segmento estenótico.
Ao Doppler pulsátil, identifica-se um fluxo bifásico, com componente diastólico predominante, de aspecto trapezoidal. A velocidade diastólica costuma ser aproximadamente o dobro da velocidade sistólica. Alguns autores, em vez de avaliar apenas as velocidades, estudam a integral de velocidade. Do ponto de vista prático, a análise das velocidades parece muito mais simples e rápida, especialmente quando utilizada durante a ecocardiografia de estresse.
Ramo descendente posterior da artéria coronária direita (DP) – a taxa de sucesso de visualização do ramo DP é entre 60-70%. O corte utilizado é o apical 2C modificado. A partir deste plano, o transdutor deve ser girado ligeiramente no sentido anti-horário e o feixe de ultrassom direcionado posteriormente. Trata-se de um plano de transição entre os cortes 2C e 3C.
Ao longo da parede inferior, deve-se procurar um fluxo pulsátil, diastólico e ascendente (vermelho). Esse fluxo pode ser identificado tanto no nível basal quanto em regiões mais apicais da parede inferior. Por isso, é importante realizar uma varredura cuidadosa da parede em busca desse vaso. As características observadas ao Doppler pulsátil são semelhantes às da DA, conforme já descrito.
Ramo marginal da Circunflexa – dentre as três, esta é a tecnicamente mais difícil, com factibilidade inferior a 60%. Parte-se do corte apical 4C, girando o transdutor ligeiramente no sentido horário para expor bem a parede lateral. Uma dica prática é deixar o VD bem aberto na tela. Logo após, posterioriza-se o feixe do ultrassom, como se fôssemos estudar o seio coronário. A parede lateral deve ficar bem exposta, mesmo que a imagem fique fora de plano.
Ressalta-se aqui que esses cortes são específicos para estudar as coronárias e não o ventrículo esquerdo. Isso pode gerar um pouco de estranheza inicialmente.
PITFALLS – durante a avaliação, podemos nos deparar com algumas estruturas que simulam a DA. Um vaso comumente encontrado em topografia semelhante é a artéria torácica interna. No entanto, o padrão de fluxo ao Doppler é distinto: predominantemente sistólico e com maior velocidade.
Pequenos derrames pericárdicos podem ter fluxo semelhante ao Doppler colorido; porém, ao estudo com o Doppler pulsátil não se identifica o padrão diastólico predominante.
Em certas situações, um fluxo azul (descendente) pode ser identificado no sulco interventricular, em oposição ao vermelho habitual; isso pode indicar oclusão da DA com fluxo retrógrado ou a identificação de um ramo septal da própria DA.
O fluxo da DP pode ser confundido com o fluxo da via de entrada do VD.
APLICAÇÕES CLÍNICAS:
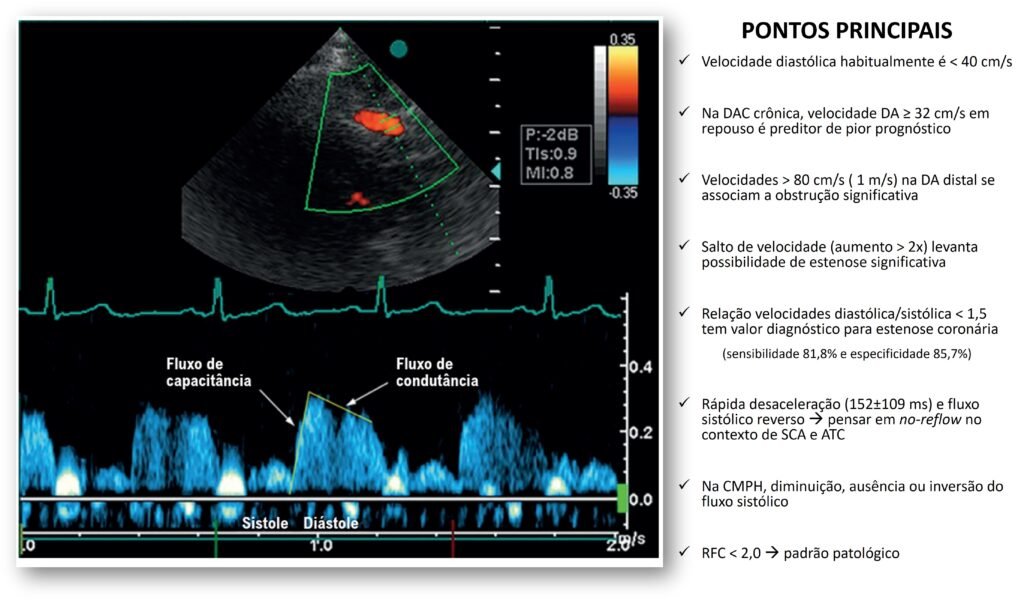
Repouso – geralmente a velocidade diastólica do fluxo coronariano é inferior a 40 cm/s. Obviamente que essa velocidade é influenciada por diversos fatores: (1) hiperdinamia, (2) taquicardia, (3) hipertensão e (4) anemia, por exemplo, podem elevá-la mesmo na ausência de estenose. O componente sistólico não costuma exceder a 60% da velocidade do componente diastólico.
De acordo com um recente estudo de Cortigiani et al., em pacientes com síndromes coronárias crônicas e fração de ejeção (FE) do VE preservada, uma velocidade de fluxo coronariano em repouso na DA igual ou superior a 30 cm/s foi independentemente associada a uma pior sobrevida. A combinação dessa velocidade em repouso com uma reserva de fluxo coronariano (RFC) reduzida foi, inclusive, o cenário de pior prognóstico.
Na doença arterial coronariana (DAC), a simples identificação de um fluxo pérvio na DA distal em um paciente com alteração de motilidade no mesmo território adiciona uma importante informação do ponto de vista clínico. Não é infrequente a visualização direta de pontos com o fluxo turbulento e de alta velocidade ao Doppler. Alguns autores sugerem o ponto de corte acima de 80 cm/s, outros acima de 1 m/s, para detecção de estenose significativa.
A identificação de “salto de velocidade” é um interessante parâmetro que levanta a possibilidade de estenose importante da DA. Isso ocorre quando a velocidade diastólica duplica em diferentes regiões do vaso estudado (por exemplo, proximal x distal). Além disso, um incremento na velocidade do componente sistólico do fluxo é outro achado relevante.
Uma relação da velocidade diastólica e sistólica inferior a 1,5 apresenta sensibilidade de 81,8% e especificidade de 85,7% para o diagnóstico de estenose coronária.
O padrão de fluxo coronariano com rápida desaceleração diastólica, frequentemente acompanhada de fluxo sistólico reverso, é um forte indicador do fenômeno de no-reflow em pacientes com síndrome coronariana aguda submetidos a intervenção coronária percutânea. Sua fisiopatologia reside em danos na microcirculação coronariana, como lesão endotelial e embolização distal, que impendem o preenchimento adequado do leito, elevando a pressão distal e acelerando a desaceleração do fluxo.
Estudos demonstram que o tempo de desaceleração é significativamente menor nesses pacientes (152 ± 109 ms) em comparação com aqueles sem o fenômeno (395 ± 120 ms), indicando grave comprometimento da perfusão miocárdica.
De forma similar, em pacientes com miocardiopatia hipertrófica, o Doppler coronário também evidencia um padrão atípico de fluxo, marcado pela redução, ausência ou inversão do fluxo sistólico.
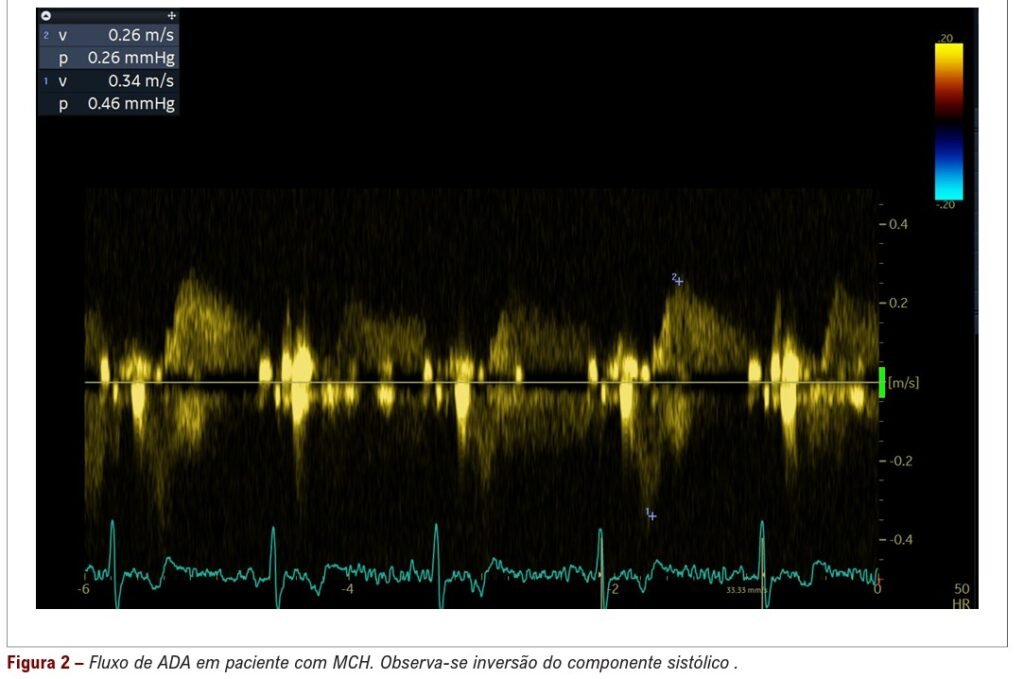
Essa semelhança com o padrão observado no no-reflow é atribuída ao aumento anormal da pressão intramiocárdica durante a sístole, o que resulta na compressão dos pequenos vasos intramurais e na elevação da resistência coronária.
Além disso, a detecção do fluxo nas artérias comunicante septais representa outro padrão relevante, sendo um achado comum e particularmente prevalente nas morfologias apical e mista, conferindo-lhe um valor auxiliar significativo no diagnóstico diferencial de condições que podem mimetizar a cardiomiopatia hipertrófica apical.
Reserva de Fluxo Coronariano
A incorporação de múltiplos parâmetros, além da avaliação da motilidade parietal, na ecocardiografia de estresse transforma esse método em uma ferramenta clínica poderosa e extremamente versátil. Além de ampliar seu poder diagnóstico, também acrescenta informações prognósticas relevantes e não redundantes.
Diversas publicações demonstram a importância da avaliação da RFC em diferentes cenários clínicos, e a Sociedade Europeia de Cardiologia recomenda seu uso rotineiro desde a diretriz de ecocardiografia de estresse de 2008.
A adição da avaliação do fluxo coronariano ao ecocardiograma de estresse, após treinamento adequado, não aumenta significativamente o tempo de execução do exame. Sua interpretação leva poucos segundos e é baseada na relação entre a velocidade coronária ao estresse e em repouso.
O valor discriminatório de 2,0 separa o normal do patológico. Todas as modalidades de estresse permitem a avaliação da RFC. A taxa de sucesso é maior nos estudos com vasodilatador (acima de 90%), seguida de dobutamina (por volta de 80%) e do exercício em bicicleta (70%).
CONCLUSÃO:
A avaliação do fluxo coronariano por ecocardiografia deixou de ser uma utopia e já se consolidou como uma realidade capaz de transformar os laboratórios de ecocardiografia. Em repouso ou sob estresse, com vasodilatadores ou durante o exercício, as possibilidades são amplas e as informações obtidas, altamente relevantes.
É possível detectar obstruções coronarianas significativas em repouso e antecipar os resultados do ecoestresse antes mesmo do surgimento de isquemia.
Identificar maior risco em pacientes com motilidade segmentar normal, mas com RFC reduzida, tem impacto clínico direto. A ecocardiografia, portanto, não deve ser tratada como um mero coadjuvante, mas sim como protagonista.
Graduado em medicina pela Universidade Potiguar (UnP). Possui residência em Clínica Médica pelo Hospital Universitário Onofre Lopes – HUOL (UFRN) e em Cardiologia pelo Procape – UPE. Porta o título de especialista em Cardiologia pela Sociedade Brasileira de Cardiologia (SBC) e é pós-graduado em Ecocardiografia, pela ECOPE.