No blog anterior comentamos sobre algumas novidades da ecocardiografia para a detecção da cardiotoxicidade por agentes quimioterápicos. Hoje iremos abordar as alterações cardiovasculares provocadas pela radioterapia e pela sua associação com a quimioterapia.
A radioterapia tem origem na descoberta dos Rx (Wilhelm Roentgen, 1895) e do rádio (Marie e Pierre Curie, 1896) e utiliza raios de alta energia (Roentgen terapia) ou a emissão de substâncias radioativas (radioterapia) para o tratamento de câncer. Inicialmente os equipamentos eram de baixa potência e utilizados para tumores superficiais (pele, mucosas). Na Figura abaixo, um dos primeiros equipamentos de Rx (Siemens e Halske, 1904) e um aplicador de substâncias radioativas (1908).

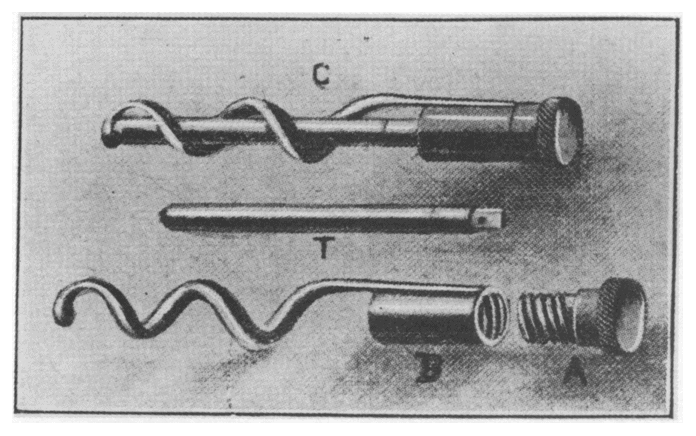
A primeira utilização da radioterapia ocorre em 1896 para tratar uma paciente com câncer de mama, seguido de várias outras aplicações clínicas. A introdução do dosímetro da radiação em 1902 e, posteriormente a câmara de ionização (homologada em 1928 no Primeiro Congresso Internacional de Radiologia, Estocolmo) permitiram o rápido progresso da radioterapia.
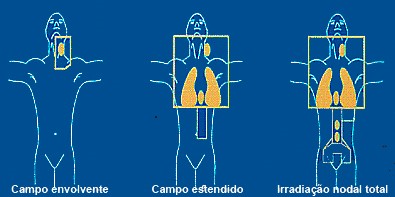
No início a radioterapia era usada com o método de radiação envolvente, em dose única destinada a erradicar o tumor de forma semelhante à cirurgia, o que provocou inúmeras complicações. A técnica de radiação fracionada, iniciada em 1922 por Claude Regaud, minimizou parcialmente estas complicações. A Figura abaixo mostra as modalidades de campo envolvente, campo estendido e irradiação nodal total.
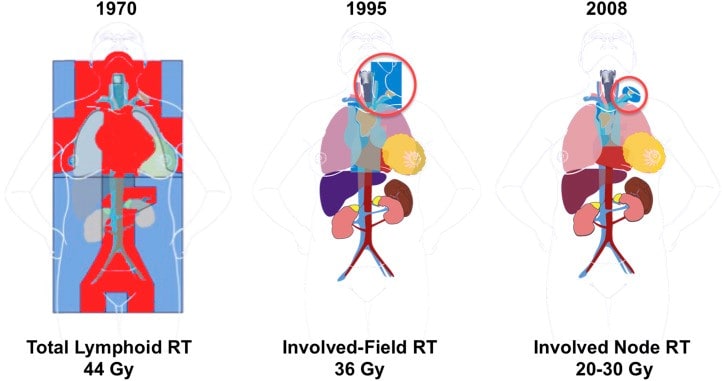
Posteriormente, as técnicas de sitio envolvente e nodo envolvente se mostraram mais eficazes para o tratamento do câncer por irradiar áreas menores. Na Figura abaixo encontra-se a evolução destas técnicas.
A radioterapia de intensidade modulada e de feixe de prótons é mais apropriada para o planejamento tridimensional. A Figura abaixo mostra alguns exemplos: à esquerda intensidade modulada, à direita, feixe de prótons.

A braquiterapia consiste na inserção de agentes radioativos diretamente no tecido tumoral e é considerada atualmente a técnica mais eficiente. A Figura abaixo mostra os dispositivos de braquiterapia e o tratamento do câncer de mama.

A Sociedade Europeia e Americana de Ecocardiografia publicou em 2013 um consenso sobre alterações cardíacas provocadas pela radioterapia avaliadas por vários métodos de imagem (J Am Soc Echocardiogr 2013; 26:1013). Nessa publicação são avaliados os principais fatores de risco:
Fatores de risco para doença cardiovascular induzida por radiação.
| Irradiação na região anterior ou esquerda do tórax. Dose de irradiação acumulada elevada (>30 unidades Gray – Gy) Pacientes jovens (<50 anos) Alta dose de irradiação fracionada (> 2 Gy/dia) Presença e extensão do tumor próximo ao coração Falha de blindagem Quimioterapia concomitante (antraciclinas aumentam consideravelmente o risco) Fatores de risco cardiovascular (DM, tabagismo, obesidade, dislipidemia, HAS) Doença cardiovascular pré-existente |
A Figura abaixo mostra os efeitos da radiação sobre o coração:

Mecanismo de ação da radiação.
Os miócitos são relativamente resistentes, devido ao seu estado pós-mitótico. As células endoteliais são as mais sensíveis à radiação, principalmente quando associados fatores coadjuvantes como dislipemias, diabetes e tabagismo. As células tumorais são altamente sensíveis à radiação devido ao seu alto grau de mitoses (Donellan E et al. Cleveland Clinic J Med 2016; 83:914).
A incidência de acometimento cardíaco é mais frequente no tratamento radioterápico dos linfomas Hodgkin e não Hodgkin, no câncer de mama, no seminoma e no câncer de pulmão.
ALTERAÇÕES CARDIOVASCULARES MAIS FREQUENTES PÓS-RADIOTERAPIA.
Doença arterial coronária: no tratamento do linfoma Hodgkin, em 10 anos ocorre doença arterial coronariana em 10% dos pacientes. No câncer de mama, o risco relativo de doença coronariana é de 7,4% por Gy de radiação. Para o tratamento se prefere a Angioplastia Transluminal Percutânea. A Figura abaixo mostra o exemplo de uma paciente de 64 anos, portadora de carcinoma de mama submetida a quimioterapia com antraciclinas e radioterapia seguida de mastectomia aos 42 anos de idade. Atualmente apresenta sintomas de cansaço, falta de ar e “peso” precordial não relacionado aos esforços. A coronariografia evidenciou oclusão da artéria descendente anterior após a emergência da 2da diagonal, com as demais artérias finas e tortuosas.

Valvopatias: pode ocorrer estenose e refluxo valvar por infiltração, fibrose e calcificação das cúspides (principalmente na junção mitro-aórtica). Incidência é de 81% após 10 anos da radioterapia. Setenta por cento dos pacientes são assintomáticos. O tratamento indicado é clínico. Na Figura abaixo, o exemplo de um paciente de 52 anos, sexo masculino, submetido a quimioterapia e radioterapia por linfoma não Hodgkin há 20 anos, queixando-se atualmente de dispneia e cansaço aos médios esforços.

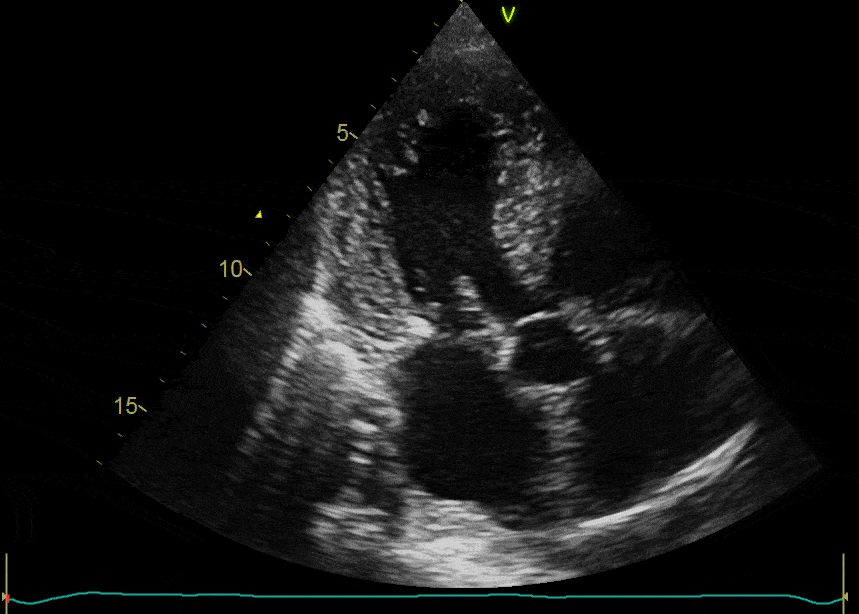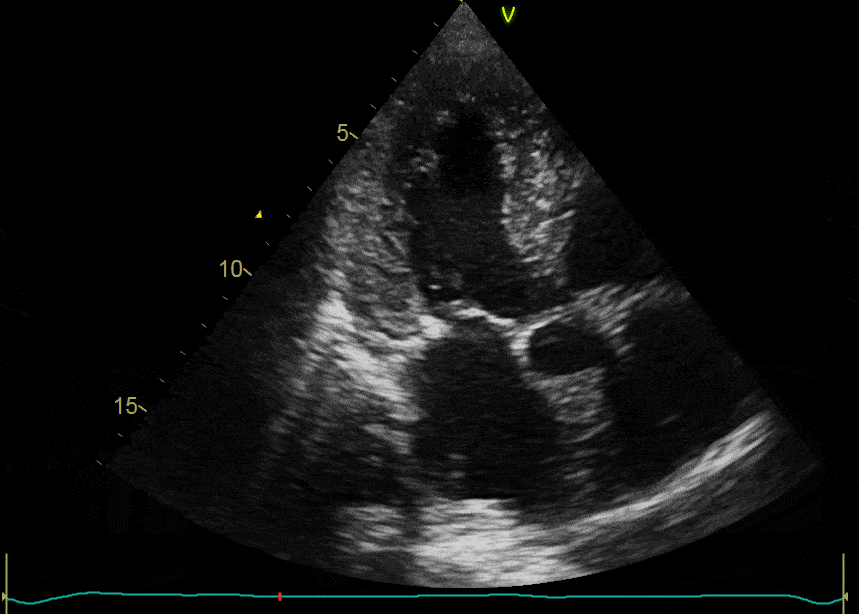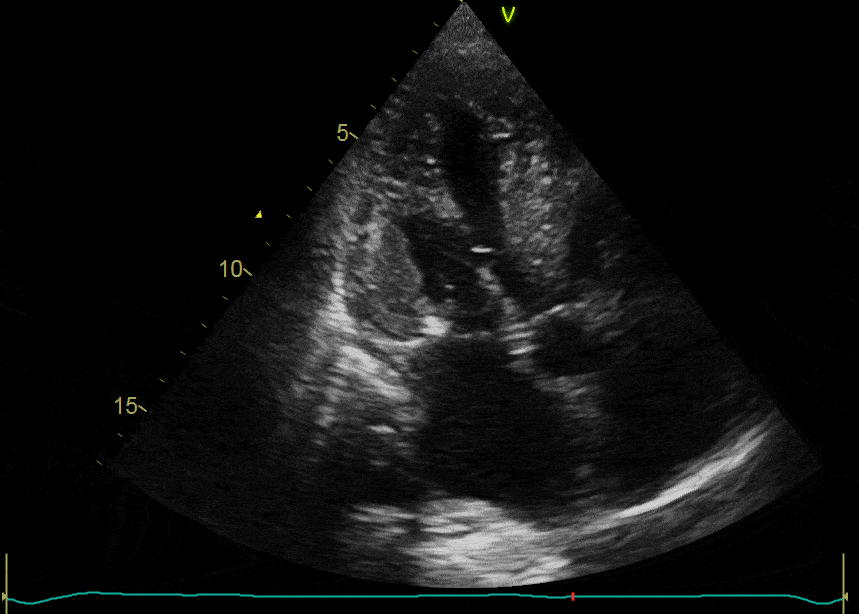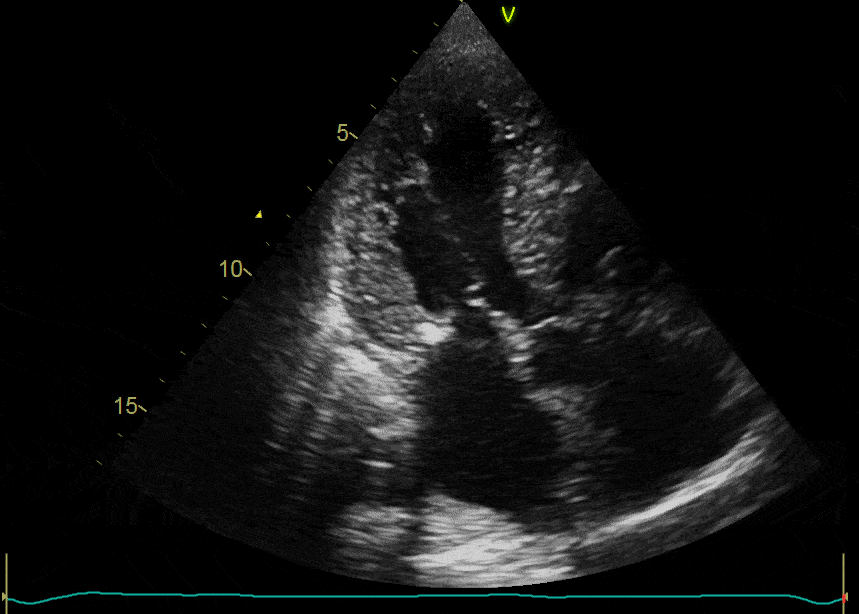
Pericardite: em necrópsias foi observada incidência de 70% em pacientes que realizaram radioterapia. Pode ocorrer pouco tempo após o tratamento ou ser tardia. Há espessamento pericárdico, derrame pericárdico, tamponamento ou constrição. O tratamento é sintomático. Na Figura abaixo, um exemplo de pericardite em uma paciente de 38 anos, com câncer de mama tratada com quimioterapia e radioterapia que apresentou dor precordial com piora com a respiração e mudança de posição 1 mês após a radioterapia. O estudo ecocardiográfico evidenciou: cavidades normais; onda E mitral de 113 cm/s, onda A mitral de 55 cm/s, relação E/A 2,05; relação E/e´ média 6,47 com inversão lateral-medial. Variação respiratória do fluxo da veia cava inferior >50%; uma velocidade de refluxo tricúspide de 2,34 m/s; uma relação sístole/diástole da veia pulmonar de 0,75, um volume do AE de 28 mL/m²; um strain longitudinal global de -20,1%; e um strain circunferencial global de -15,1%.

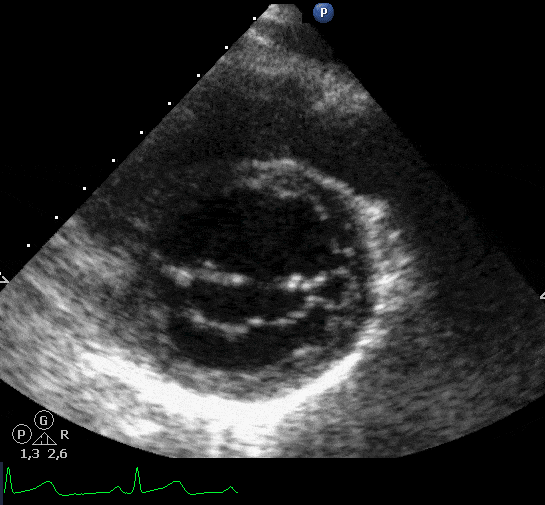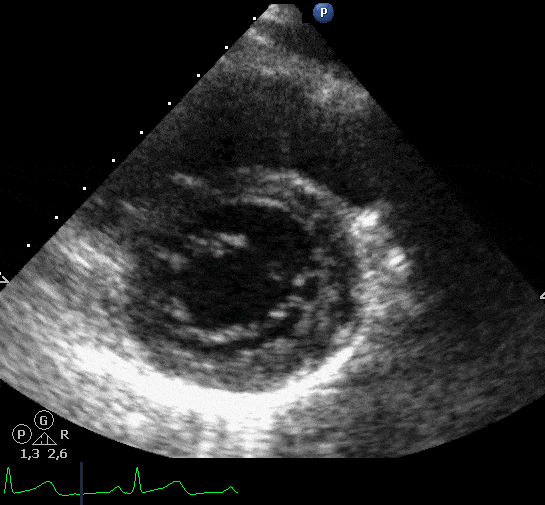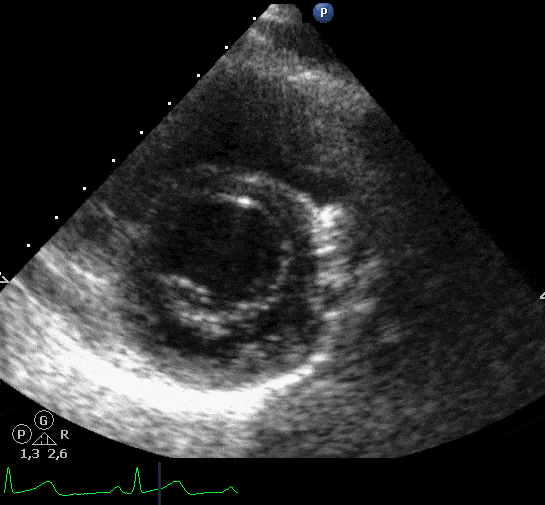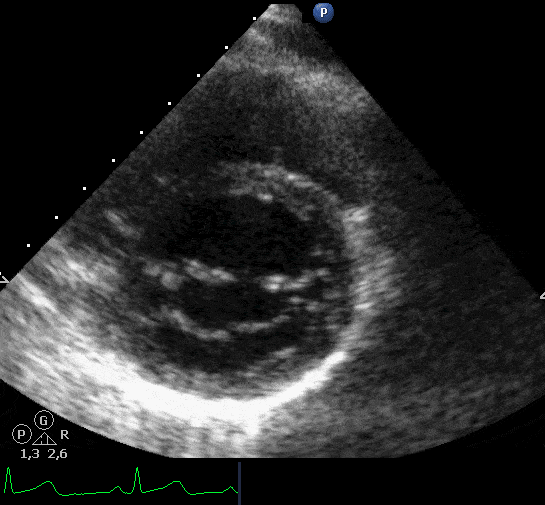
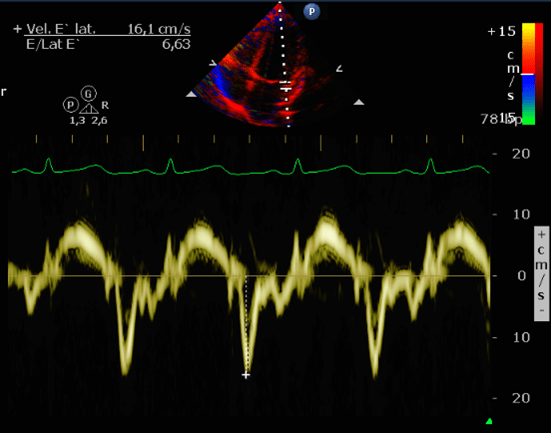

Doenças do miocárdio: devido à injuria microvascular pode ocorrer miocardiopatia dilatada e miocardiopatia restritiva, com uma incidência de 5 a 14%. O tratamento é sintomático da ICC e, em casos graves, transplante. Na Figura abaixo, exemplo de um paciente de 86 anos, hipertenso, submetido a radioterapia por carcinoma de pulmão há 15 anos que apresenta, atualmente, dispneia progressiva aos pequenos e médios esforços, ortopneia, edema de MMII, hepatomegalia dolorosa e tosse seca. A velocidade de refluxo tricúspide foi de 2,81 m/s e o volume do AE de 81 mL (48 mL/m²).


Alterações do sistema de condução: a radioterapia pode induzir, ainda, arritmias, bradicardia do nó A-V, bloqueios A-V, síndrome do nó sinusal, BRD e síndrome de QT longo.
O manejo dos pacientes após a radioterapia está representado na Figura abaixo, conforme sugerido pelo consenso ASE/EACVI.

As modernas técnicas de radioterapia procuram a redução da dose de radiação. Assim, a redução do campo e volume irradiado em pacientes com linfoma que reduziram a dose de radiação cardíaca de 27,5 Gy para 7,7 Gy, apresentaram redução do risco cardíaco de 9,1% para 1,4% e da mortalidade cardiovascular de 2,1% para 1%.
A utilização de técnicas respiratórias de expiração ou inspiração forçada também diminuem a irradiação do miocárdio nas radioterapias mediastinais.
Desta maneira, concluímos este blog sobre efeitos cardiovasculares da radioterapia.

É doutor em medicina, especialista em Cardiologia (SBC) e especialista em Ecocardiografia.
Curriculum completo disponível na Plataforma Lattes
(http://lattes.cnpq.br/4922446519082204)
Brilhante como sempre!
Professor José Castillo, muito bom o texto e extremamente elucidativo.
Excelente, prof.Castillo.